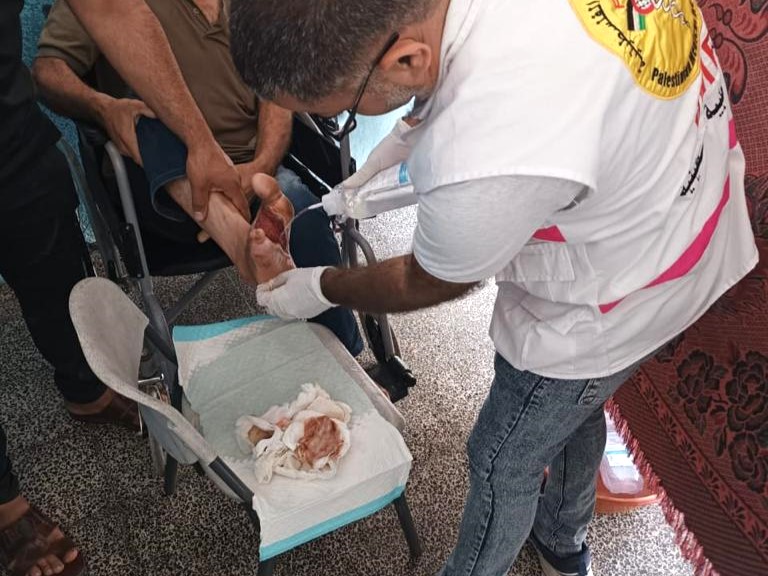
Kobieta z twarzą w ręczniku (reportaż)
Pukają do drzwi wielu specjalistów, są poddawani niezliczonej ilość badań diagnostycznych, ale nikt nie potrafi im pomóc. Wędrówka trwa latami, zanim dowiedzą się, co im naprawdę dolega. Potem czeka ich kolejna walka – o finansowanie terapii oraz akceptację diagnozy.
Foto: Marta Jakubiak
Ulica Śniadeckich 10 w Krakowie, teren kompleksu Szpitala Uniwersyteckiego. To tu mieści się Ośrodek Chorób Rzadkich. Powstał zaledwie cztery lata temu. NFZ takiej działalności nie kontraktuje, więc jednostka jest afiliowana przy poradni immunologicznej.
Co tydzień lekarze różnych specjalności zbierają się na konsyliach i analizują historie choroby pacjentów, którym dotychczas służba zdrowia – w ramach obowiązującego systemu – nie zdołała pomóc.
Człowiek zagadka
Kim są ludzie szukający pomocy w krakowskim ośrodku? – To pacjenci, którzy od lat cierpią na schorzenia o przewlekłym i ciężkim przebiegu, ale tak naprawdę nie ustalono, jaka konkretnie choroba ich trapi. Chodzili od jednego specjalisty do drugiego, ale nikt nie umiał ich do końca zdiagnozować – wyjaśnia prof. Tomasz Grodzicki, szef ośrodka. Dlaczego tak jest?
– Dobrze radzimy sobie z cukrzycą, nadciśnieniem czy nawet chorobami nowotworowymi, ale gdy pojawia się rzadkie schorzenie, które daje mało swoiste, niecharakterystyczne objawy, zaczyna się problem. Wiele z nich ma podłoże genetyczne, więc do postawienia diagnozy potrzebne są badania genetyczne, drogie i trudnodostępne, bo niewiele placówek je wykonuje – dodaje. A może pacjenci szukają dziury w całym, może nie ma nic do odkrycia, a niektórym po prostu nie da się pomóc?
– Analizując przesyłaną do nas dokumentację medyczną, widzę, że ponad połowa osób, które proszą nas o konsultację, nie cierpi na choroby rzadkie. Nie godzą się z postawionym wcześniej rozpoznaniem, które wcale nie dotyczy choroby rzadkiej. Nie potrafią pogodzić się na przykład z tym, że współczesna medycyna nie daje im szans na poprawę stanu zdrowia, więc szukają dalej, w nadziei na inna diagnozę i szansę leczenia. Dotyczy to przede wszystkich schorzeń neurologicznych, takich jak np. dziecięce porażenie mózgowe, choroby neurozwyrodnieniowe, stany poudarowe. Takim pacjentom możemy jedynie tłumaczyć, że dokumentacja jest pełna, diagnoza nie do podważenia, a ich leczenie zgodne z aktualnym stanem wiedzy – mówi prof. Grodzicki.
Do krakowskiego ośrodka o pomoc zwraca się również wiele osób, którym – mimo wieloletniej tułaczki po gabinetach lekarskich – dotychczas nie udało się postawić jednoznacznego rozpoznania. Są też przypadki, gdy pacjenci z podejrzeniem choroby rzadkiej lub chorobą rzadką już zdiagnozowaną nie otrzymują właściwej pomocy tam, gdzie mieszkają. Nie wiedzą, co dalej robić, a ponieważ słyszeli o tym ośrodku, mają nadzieję, że w Krakowie taką pomoc otrzymają.
W ostatnim roku zgłosiło się tu 237 pacjentów z całej Polski, najwięcej z województwa małopolskiego (76), ale także m.in. ze śląskiego (30), z podkarpackiego (22), dolnośląskiego (19), wielkopolskiego (16), lubelskiego (12), łódzkiego (10), mazowieckiego (10).
Ośrodek korzysta z pomocy specjalistów Szpitala Uniwersyteckiego, m.in.: prof. Agnieszki Słowik i doc. Joanny Pery (neurolodzy), prof. Krystyny Obtułowicz (alergolog), prof. Macieja Małeckiego i doc. Tomasza Klupy (choroby metaboliczne), doc. Mariusza Korkosza (reumatolog), prof. Macieja Siedlara (immunologia), dr. Joanny Streb (onkologia) oraz prof. Aleksandra Skotnickiego i doc. Beaty Jakubas (hematologia).
Pacjenci przesyłają do ośrodka dokumentację w formie elektronicznej lub papierowej. Jest ona analizowana przez zespół specjalistów podczas odbywających się co tydzień konsyliów. O decyzjach podjętych w czasie takich spotkań pacjenci są informowani telefonicznie lub pisemnie. Czasem jest to wyznaczenie terminu wizyty ambulatoryjnej, innym razem hospitalizacji, a kiedy indziej wskazanie najbliższego dla miejsca zamieszkania chorego ośrodka specjalizującego się w leczeniu danego schorzenia.
– Niektóre programy leczenia chorób rzadkich finansowane przez NFZ są bardzo skomplikowane, wymagają wykonania np. ogromnej liczby badań czy odbycia wielu konsultacji, by móc się do nich zakwalifikować. Wiele szpitali nie chce takiej ścieżki przechodzić, aby uruchamiać procedurę dla jednego czy dwóch chorych. Idealnie by było zapewnić opiekę chorym blisko ich miejsca zamieszkania, ale względy ekonomiczne najczęściej na to nie pozwalają. Kompromisy są niezbędne – wyjaśnia prof. Grodzicki. Na całym świecie jest problem, jak zorganizować system opieki nad pacjentami z chorobami rzadkimi. Szacuje się, że w Europie jest ich około 6-7 mln, w tym w Polsce kilkaset tysięcy.
Krakowskie nadzieje
Koordynacją prac w krakowskim Ośrodku Chorób Rzadkich zajmuje się Anita Skarupa. Każdy zgłoszony przypadek umieszcza w oddzielnej teczce, którą przekazuje lekarzowi do analizy i przedstawienia na konsylium. – Rocznie spływa do nas 250-280 przypadków, najwięcej dotyczy chorób neurologicznych i metabolicznych. Na rozpatrzenie trzeba czekać kilka miesięcy – informuje. Pacjent sam może wysłać swoją historię choroby, może to zrobić za niego także jego lekarz. W 90 proc. chorzy zgłaszają się sami.
Dziś na konsylium jest osiem osób: Izabela Kierzkowska (immunolog kliniczny), Jarosław Królczyk (angiolog, hipertensjolog), dr Joanna Sulicka (immunolog kliniczny), dr Magdalena Strach (immunolog, reumatolog), prof. Joanna Pera (neurolog), Anita Skarupa (koordynator ds. administracyjnych), a także lekarz stażysta Grzegorz Kiełbasa i prof. Tomasz Grodzicki (internista, geriatra).
– Czasem zapraszamy na konsylium lekarzy innych specjalności. Wszystko zależy od tego, z jakimi problemami zwracają się do nas pacjenci. Bardzo brakuje w naszym gronie genetyka, doraźnie wspomaga nas prof. Marek Sanak. Większość chorób rzadkich ma przecież podłoże genetyczne, więc taki specjalista byłby nieoceniony, ale to niestety „lekarze deficytowi” – mówi prof. Grodzicki.
Na konsylium
– 54-letnia kobieta porusza się z pomocą kuli łokciowej, od przeszło 10 lat zmaga się z zaburzeniami neurologicznymi, ma niedowłady kończyn, niedawno pojawiły się objawy spastyczne, stan się pogarsza. Wykluczono m.in. SM i zespół Devica. Rezonans głowy bez zmian, jedynie stwierdzono zmiany w odcinku szyjnym rdzenia kręgowego – prezentuje przypadek jeden z lekarzy. Poprośmy pacjentkę, aby przesłała nam obraz z rezonansu na płytce – decyduje zespół.
Kolejny chory: 70 lat, niedowład kończyn dolnych, porusza się za pomocą chodzika, poza tym miewa napady padaczkowe, nadciśnienie, z przesłanego wyniku badania rezonansu magnetycznego głowy wynika, że pacjent przeszedł też zawał mózgu. Podejrzewano chorobę Huntingtona. Zdiagnozowano postępujące uszkodzenie układu piramidowego i pozapiramidowego.
Chory prosi, by w Krakowie przyjrzano się jego chorobie raz jeszcze i postawiono ostateczną diagnozę. Decyzja konsylium jest jednak odmowna. – Wszystko wskazuje, że rozpoznanie jest prawidłowe, nie potrafimy mu pomóc, ewentualnie można zasugerować, aby zgłosił się do oddziału neurologii, rehabilitacji lub geriatrii w swoim rejonie – wyjaśnia prof. Grodzicki.
Następny przypadek to młoda kobieta, lat 21, od dłuższego czasu cierpi na przewlekłą pokrzywkę, pomimo stosowania leków i diety. Ma zdiagnozowane zespoły: Hashimoto i Gilberta. Lekarzy zastanawia fakt, czy współistnienie tych trzech objawów to przypadek, czy może stanowić będą składowe złożonego zespołu chorobowego. Przekazują dokumentację pacjentki do poradni alergologicznej do dalszej analizy.
– Mamy problem z rozliczaniem pacjentów, których chcemy diagnozować lub leczyć. Musimy ich przyporządkowywać do którejś z naszych poradni, tylko nie zawsze wiadomo do której, bo czasem mają tak niejednoznaczne objawy, że muszą przejść przez ręce wielu specjalistów. I tu po raz kolejny NFZ nie widzi kosztów, bo dla niego wiążące jest rozpoznanie, a w przypadku takich chorych do rozpoznania daleko. Fundusz nie „rozumie”, że z niektórymi chorobami, niekoniecznie rzadkimi, tak po prostu jest, że trzeba się sporo namęczyć, żeby dojść do właściwej diagnozy – mówi z nutą rozgoryczenia w głosie jeden z lekarzy uczestniczących w konsylium.
Jesteście takim polskim doktorem Housem? – Absolutnie nie. House nie istnieje. Jest sześć tysięcy chorób rzadkich. Do ich diagnozowania i leczenia potrzebna jest wiedza z zakresu schorzeń, które nie mieszczą się w ramach RD (rare diseases), ale też są trudne do rozpoznania. Jeden człowiek nie jest w stanie posiąść takiej wiedzy. Dlatego spotykamy się na konsyliach i zespołowo rozpatrujemy każdy przypadek – tłumaczy dr Kierzkowska.
– Lubię tę pracę i nasze cotygodniowe spotkania, na których trzeba mocno pomyśleć, poszukać, na nich zawsze można się czegoś nowego dowiedzieć, czasem odkryć coś naprawdę zaskakującego – dodaje immunolog dr Magdalena Strach. Ustalenie właściwego rozpoznana u pacjenta, u którego od lat nie udało się tego dokonać, to chyba duża satysfakcja dla lekarza?
– Oczywiście, ale największa satysfakcja jest wtedy, gdy możemy pomóc choremu – przyznaje z kolei dr Sulicka. Do omówienia pozostało jeszcze kilka opasłych teczek, ale my musimy się już zbierać. Czeka nas spotkanie z prof. Krystyną Obtułowicz w Ośrodku Wrodzonego Obrzęku Naczynioruchowego przy Centrum Alergologii Klinicznej i Środowiskowej Szpitala Uniwersyteckiego w Krakowie.
Zabójcze obrzęki
Już po przekroczeniu progu gabinetu czujemy, że trafiłyśmy w miejsce niezwykłe. – Przed ponad 30 laty – mówi prof. Krystyna Obtułowicz – do Klinicznej Poradni Alergologicznej w Krakowie skierowana została kobieta trzymająca dosłownie „drugą” twarz w ręczniku. Była bardzo opuchnięta. Myślano, że to lekooporny obrzęk alergiczny. Taką hipotezę szybko odrzuciłam i rozpoczęłam poszukiwania prawdziwej przyczyny choroby. Okazało się, że pacjentka cierpi na wrodzony obrzęk naczynioruchowy na tle niedoboru białka: C1 inhibitora – wyjaśnia.
W ten sposób w 1982 r. rozpoznany został pierwszy w naszym kraju przypadek wrodzonego obrzęku naczynioruchowego na tle niedoboru białka: C1 inhibitora (Hereditary angioedema – HAE). To choroba rzadka, dziedziczna i groźna, bo na powstałe obrzęki nie działają standardowe leki przeciwalergiczne. – Podajesz glikokortykoid, adrenalinę, ale lek nie skutkuje – opowiada prof. Obtułowicz.
Pół biedy, jeśli brzęknie kończyna, ale obrzęk może pojawić się również w narządach wewnętrznych, zwłaszcza w obrębie dróg oddechowych lub brzucha, wówczas jest szczególnie niebezpieczny. Stanowić może śmiertelne zagrożenie. Niestety, to choroba rzadka i lekarze często nie wiedzą, że chory cierpi na nią, a przyczynę obrzęku diagnozują niewłaściwie. Problem występuje rodzinnie.
Do chwili obecnej w ramach krakowskiego ośrodka zarejestrowano 320 przypadków chorych, w tym 50 w wieku 2-18 lat, z ponad 130 rodzin z całego kraju. Obrzęk jest oporny na leki skuteczne zwykle w obrzękach i w przypadku obrzęku gardła czy krtani może być groźny dla życia. Może go wywołać ucisk albo uraz, w tym chirurgiczny, jak np. zabieg stomatologiczny. Napady obrzęku, trudne do przewidzenia, są zazwyczaj 2-3-dniowe.
Takim chorym w groźnym napadzie niezwłocznie należy podać lek skuteczny, jakim jest brakujące białko C1 inhibitora, które zwykle chorzy mają przy sobie, a w przypadku jego braku świeże zmrożone osocze. Chorzy z rozpoznaną chorobą mają przy sobie dokument – HAE-Pass (Hereditary angioedema-HAE) informujący o chorobie i postępowaniu w napadzie groźnym dla życia, by inni lekarze, pielęgniarki, ratownicy medyczni wiedzieli, jak choremu pomóc.
– Rozproszenie chorych po całym kraju stało się przyczyną problemów z ich specjalistyczną obsługą, zwłaszcza w napadach groźnych. Z tej przyczyny podjęłam rozmowy, uzyskując pełne zrozumienie i przeszkoliłam indywidualnie zespół lekarzy z klinicznych poradni alergologicznych dla dorosłych i dzieci, tworząc zgodnie z zaleceniami EU dla chorób rzadkich sieć regionalnych eksperckich ośrodków leczenia tej choroby. Niestety, Ministerstwo Zdrowia dotychczas tej sieci nie zatwierdziło i nie podało do publicznej wiadomości. Chorzy wciąż nie wiedzą, gdzie mogą uzyskać fachową opiekę. Na liczne pisma kierowane do ministerstwa, odpowiada nam milczenie. W tej sytuacji mamy pod swoją opieką chorych z całej Polski z nieformalną pomocą współpracujących ośrodków – żali się prof. Obtułowicz.
Czy można wyleczyć chorego, naprawiając uszkodzone białko? – Kwestia korekty genetycznej w tym przypadku to ewentualnie daleka przyszłość. W kraju rozpoczęliśmy badania genetyczne. U podstaw niedoboru C1 inhibitora leżą wielorakie zmiany w jego budowie, rozpoznano ich ponad 300 – wyjaśnia pani profesor, która aktywnie wspiera także działalność Ośrodka Chorób Rzadkich.
– Staram się, jak mogę, pomagać w ramach wiedzy, którą posiadam. Nie można leczyć wyłącznie objawowo bez ustalenia przyczyn i mechanizmu choroby. Niestety, jeśli chory ma trudną do rozpoznania chorobę, musi szukać dociekliwego doktora. Nie każdy taki jest – zauważa. Właściwe rozpoznanie to niestety dla pacjenta nie zawsze koniec kłopotów. Są takie choroby, na które świat nauki nie znalazł skutecznego lekarstwa, są też takie, które można leczyć, ale NFZ nie finansuje takich terapii.
– Sprawa jest skomplikowana. Wiele dostępnych terapii nie ma potwierdzonej w badaniach pełnej skuteczności, bo trudno – ze względu na rzadkość występowania danego schorzenia – dobrać reprezentatywną próbę. Jeśli dodamy do tego koszt takiego leczenia, który rocznie może przekraczać nawet 1 mln zł, to NFZ trzy razy się zastanowi, zanim uruchomi program. Niestety, takie są realia. W naszym ośrodku staramy się jednak pomagać pacjentom na tyle, na ile tylko możemy i potrafimy. Właśnie z myślą o tych wyjątkowych chorych stworzyliśmy nasz ośrodek – podsumowuje prof. Grodzicki.
Marta Jakubiak
Lidia Sulikowska
Źródło: „Gazeta Lekarska” nr 2/2016
Więcej galerii zdjęć można zobaczyć tutaj.