Reforma szpitalnictwa. Więcej niż centralizacja
Ministerstwo Zdrowia planuje coś więcej niż tylko centralizację szpitali. Coraz bardziej konkretyzuje się plan reformy systemu. Na pierwszy ogień mogą pójść zmiany w sieci szpitali. Cokolwiek nastąpi, na własnej skórze odczują to lekarze – pisze Mariusz Tomczak.

Mimo trwającej pandemii, dyskusja o przyszłości ochrony zdrowia zatacza coraz szersze kręgi. Kiedy gruchnęły pierwsze informacje o tym, że Ministerstwo Zdrowia planuje dokonać centralizacji szpitali, niemal natychmiast pojawiła się fala komentarzy na ogół bardzo krytycznie odnoszących się do intencji resortu.
W powiatach kipi złość
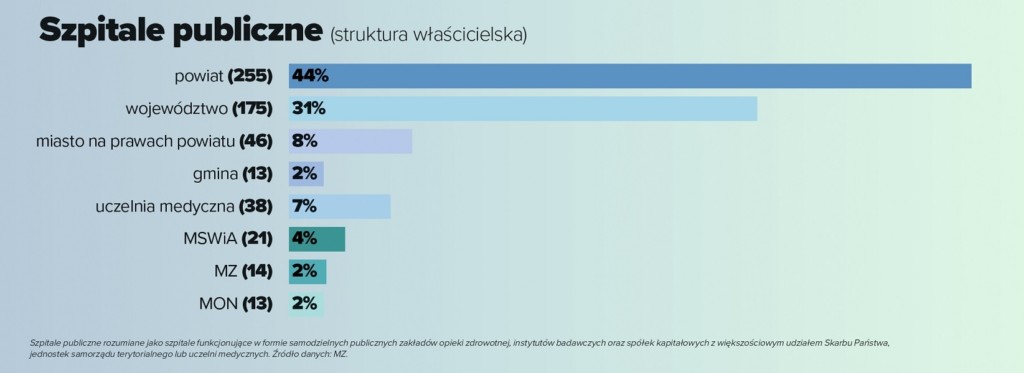
Spotęgowała je szybka reakcja przedstawicieli samorządu terytorialnego, którzy na konferencjach prasowych wyliczali, ile pieniędzy z budżetów powiatów, miast na prawach powiatów i województw trafiło przez ostatnie dwie dekady do szpitali działających na ich terenie.
Emocje są spore, ale od kilku tygodni niekoniecznie je widać z poziomu ogólnopolskich mediów, przez co można odnieść wrażenie, że zapowiedzi Ministerstwa Zdrowia przestały elektryzować opinię publiczną. To mylne złudzenie.
Temat „rozlał się” po mediach regionalnych i lokalnych, a plany resortu komentowane są w czasie sesji organów samorządów województw, powiatów, miast i gmin. W dyskusję bardzo aktywnie włączyli się samorządowcy i lokalni politycy, którzy wcześniej rzadko wypowiadali się o ochronie zdrowia.
Nie bez znaczenia jest fakt, że szpitale powiatowe i wojewódzkie należą do największych pracodawców w wielu regionach. Wątpliwości budzi również czas podjęcia prac nad zmianami systemowymi – w trakcie pandemii wszystkie dostępne zasoby i instytucje powinni być raczej skoncentrowane na walce z COVID-19.
Szczyt piramidy
Resort planowaną reformę systemu uzasadnia na m.in. pogorszeniem kondycji finansowej szpitali, co uwidacznia się we wzroście ich zadłużenia. W III kwartale 2020 r. zobowiązania SPZOZ-ów wyniosły 15,2 mld zł (dla porównania: zgodnie z „ustawą 6 procent” tegoroczne nakłady na ochronę zdrowia przekroczą 120 mld zł).
– Szpitalnictwo ma być szczytem piramidy świadczeń. Żeby je zreformować, trzeba zmienić strukturę właścicielską. Nie może być tak, że mamy 300 powiatów, z których każdy jest oddzielnym, autonomicznym tworem i prowadzi swoją politykę zdrowotną, a nie ogólnokrajową – mówi minister zdrowia Adam Niedzielski. – Być może województwo jest właściwym organem tworzącym dla szpitali, ale na pewno nie słaby powiat w województwie warmińsko-mazurskim – dodaje wiceminister zdrowia Sławomir Gadomski.
Te dwie wypowiedzi sporo mówią o przyczynach powołania w grudniu 2020 r. resortowego „Zespołu do spraw przygotowania rozwiązań legislacyjnych dotyczących restrukturyzacji podmiotów leczniczych wykonujących działalność leczniczą w rodzaju świadczenia szpitalne”.
Założenia restrukturyzacji szpitali miały być gotowe do końca lutego br., ale niemal w ostatniej chwili wydłużono termin ich upublicznienia o miesiąc. Projekt ustawy powstanie za około dwa miesiące, ale już teraz da się zarysować plany Ministerstwa Zdrowia, wskazując na detale ułatwiające zrozumienie ich istoty.
Od zdrowia do polityki
Pojawiają się opinie, że „zabranie” szpitali spod kurateli powiatów stanowi zamach na zasadę pomocniczości i budzi wątpliwości co do zgodności z konstytucją. Nie brakuje głosów, że centralizacja szpitali może być początkiem końca powiatów, a dalekosiężny plan obecnej władzy zmierza do ograniczenia kompetencji jednostek samorządu terytorialnego.
Takie obawy – zostawiając na boku to, na ile są uzasadnione – wskazują, że dyskusja o przyszłości szpitali wykroczy poza kwestie związane z ochroną zdrowia, a ministerstwo i rząd czeka batalia na kilku frontach. Oprócz sporu ściśle związanego z funkcjonowaniem opieki zdrowotnej równolegle rozpoczęła się bowiem dyskusja o zakresie działania i zadaniach powiatu, na co nakładają się zarzuty o ingerencję obozu władzy w fundamenty ustrojowe państwa.
Wszelkie znaki na niebie i ziemi wskazują, że władza ma zakusy na dokonanie małej rewolucji w szpitalnictwie o dalekosiężnych skutkach. W największym skrócie miałaby ona objąć cztery obszary:
- strukturę właścicielską,
- restrukturyzację długu,
- jakość zarządzania,
- reorganizację systemu.
Jeśli ktoś myślał, że resort przede wszystkim stworzy prawne ramy pod centralizację szpitali publicznych, zabierając dotychczasowy status placówkom powiatowym, i na tym poprzestanie, jest w wielkim błędzie, bo zmiany mają objąć także inne kwestie, o których wcześniej nie było mowy (np. redefinicja sieci szpitali).
Zmiana właścicieli
Dotychczas najwięcej uwagi w mediach poświęcano nowej strukturze właścicielskiej. Wśród rozważanych przez resort wariantów zmian wspomina się o przekształceniu wszystkich szpitali publicznych w spółki medyczne z udziałem Skarbu Państwa. Jedna z częściej wymienianych opcji zakłada, że placówki podlegałyby Ministerstwu Zdrowia (ewentualnie wojewodzie, Agencji Rozwoju Szpitali lub Narodowemu Funduszowi Zdrowia). Oznaczałoby to całościowe przejęcie ich od samorządów.
Powołany przez ministra zdrowia zespół jest w trakcie analizy kwestii natury prawnej związanych z ewentualnym wejściem w życie przepisów umożliwiających przejęcie budynków i sprzętu. Inny wariant zakłada, że właścicielami szpitali byliby resort i marszałkowie województw, z tym, że większość udziałów należałoby do Skarbu Państwa.
Pojawiają się obawy, że przy takim podziale właścicielskim najważniejsze decyzje podejmowałaby administracja rządowa, a samorząd musiałby współuczestniczyć w pokrywaniu strat spółek, nie mając decydującego wpływu na sposób ich zarządzania. Uregulowania wymagałby status placówek klinicznych i resortowych.
Zarząd komisaryczny
Trzecia propozycja polegałaby na dokonaniu zmian w powiązaniu z restrukturyzacją długu. Obawy wzbudza możliwość wprowadzenia do lecznic zarządu komisarycznego, co jest rozwiązaniem wzorowanym na sektorze bankowym. Komisarza wyznaczałby minister zdrowia m.in. w oparciu o kryteria finansowe, decydując np. o przekształceniu profilu placówki, ale – co warte podkreślenia – bez przejmowania własności.
W praktyce oznaczałoby to, że samorząd powiatowy dalej posiadałby pod swoimi skrzydłami szpital, ale niektóre lub nawet większość działających w nim oddziałów mogłaby w ciągu paru miesięcy czy kilku lat zniknąć, a mówiąc precyzyjniej – zostałaby przeniesiona do jednej z okolicznych placówek. Część personelu musiałaby zapewne zmienić miejsce pracy.
Widmo wprowadzenia komisarza podziała na wyobraźnię lokalnych decydentów, a zwłaszcza starostów – jak podkreśla resort zdrowia – często realizujących przesadne ambicje, a także szefów placówek zadłużonych po uszy, skłaniając ich do podejmowania pragmatycznych decyzji m.in. w oparciu o mapy potrzeb zdrowotnych.
Która koncepcja zwycięży i jaki ostateczny kształt przybiorą rekomendowane przez zespół rozwiązania, nie wiadomo, ale w żadnej z nich nie ma najmniejszych szans na utrzymanie dotychczasowego statusu placówek powiatowych.

Agencja Rozwoju Szpitali
Wprawdzie nie wszystkie szpitale są pod kreską i nie brak placówek, które w ostatnich latach wyszły na prostą, ale – mówiąc w uproszczeniu – zadłużenie narasta. Aby przeciwdziałać temu zjawisku w niedalekiej przyszłości wiodącą rolę w zakresie restrukturyzacji długu może zacząć odgrywać Agencja Rozwoju Szpitali, podległa, tak jak NFZ, ministrowi zdrowia. Gdyby do tego doszło, wzrosłaby jego rola.
Główny cel ARS urzędnicy resortu określają jako „zapewnienie rozwoju sektora szpitalnictwa”. Za tymi niewinnie brzmiącymi słowami prawdopodobnie kryje się powstanie instytucji urzeczywistniającej ideę centralizacji, przekuwającej ją w system nadzoru, skoro to właśnie Agencja sprawowałaby pieczę właścicielską nad szpitalami.
Do zadań ARS należałoby m.in. decydowanie o kierunku inwestycji, zapewnienie płynności placówkom i podział środków z Unii Europejskiej. Ponadto zatwierdzałaby programy restrukturyzacyjne i nadzorowałaby ich przebieg, nie wspominając o pozyskiwaniu środków finansowych na ten cel. Powołanie instytucji z takimi kompetencjami z pewnością zmniejszyłoby swobodę działania wielu placówek.
Egzaminy dla dyrektorów?
Planowane przez resort zdrowia zmiany mają podnieść na wyższy poziom jakość zarządzania. Spore kontrowersje, nie tylko wśród dyrektorów szpitali, budzi zapowiedź certyfikacji kadry menedżerskiej i restrukturyzacyjnej, czym miałaby się zająć Agencja Rozwoju Szpitali.
Mnożą się spekulacje, co kryje się za tymi deklaracjami, ale z dotychczasowych informacji wynika, że planuje się organizację egzaminów dla kadry zarządzającej, choć nie wiadomo, czy mieliby być nimi objęci wszyscy dyrektorzy i ich zastępcy, w tym ci z prestiżowymi dyplomami MBA. Gdyby wprowadzono takie egzaminy, przed koniecznością ich zdawania stanęłaby przynajmniej część lekarzy piastujących najważniejsze funkcje zarządcze w szpitalach.
Ponadto mówi się o stworzeniu ram dla rozwoju ustawicznego kadry zarządzającej szpitalami w postaci szkoleń menedżerskich. To wszystko miałoby przyczynić się do poprawy zarządzania placówkami, o co od dawna toczone są spory daleko wykraczające poza środowisko osób związanych z podmiotami leczniczymi.
Nowa sieć szpitali
Jak wskazuje resort zdrowia, rozproszona struktura właścicielska utrudnia efektywne zarządzanie szpitalami, dlatego zachodzi potrzeba całościowej reorganizacji systemu.
O potrzebie korekt w sieci szpitali, sztandarowym pomyśle ministra zdrowia Konstantego Radziwiłła, mówił już jego następca, Łukasz Szumowski, tuż po objęciu urzędu na początku 2018 r., ale dopiero w sierpniu 2020 r., kilka dni przed złożeniem dymisji, powołał zespół w celu wypracowania założeń rozwiązań legislacyjnych dotyczących nowych zasad funkcjonowania systemu podstawowego szpitalnego zabezpieczenia świadczeń opieki zdrowotnej.
Prace zespołu zakończyły się kilka tygodni później, a kontynuacją jego aktywności były, jak podaje resort, „dalsze pogłębione prace analityczne, zmierzające do wypracowania nowej koncepcji sieci”. Ich wyniki mają zostać zaprezentowane w II kwartale br.
Rąbka tajemnicy uchylili niedawno zarówno minister Adam Niedzielski, jak i wiceminister Sławomir Gadomski: dojdzie do uproszczenia struktury sieci szpitali, zmienią się kryteria kwalifikacji oraz nastąpi zmiana zasad finansowania polegająca m.in. na wprowadzeniu finansowania mieszanego i „wyrzuceniu” AOS poza ryczałt. Ograniczenie roli ryczałtów można interpretować na różne sposoby, ale faktem pozostaje, że stanowi on jeden z fundamentów systemu PSZ.
Cztery lata i zmiana
Po czterech latach od uchwalenia nowelizacji ustawy o świadczeniach opieki zdrowotnej finansowanych ze środków publicznych, w wyniku której powstał działający od ok. 3,5 roku system PSZ, Ministerstwo Zdrowia oficjalnie przyznaje, że koncepcja przeforsowana przez ówczesnego szefa resortu Konstantego Radziwiłła i jego zastępcę Piotra Gryzę wymaga istotnych zmian.
Kilka lat temu obaj ministrowie przekonywali, że dzięki sieci zarządzanie szpitalami stanie się „bardziej elastyczne”, a leczenie pacjentów lepiej skoordynowane. Obecne kierownictwo resortu, choć jest zależne od tego samego obozu politycznego, uważa, że nie wszystkie założenia sprawdziły się w praktyce i zachodzi potrzeba wprowadzenia m.in. skuteczniejszych bodźców motywacyjnych.
W ocenie Ministerstwa Zdrowia sieć szpitali, stanowiąca odrębny system kontraktowania i finansowania świadczeń opieki, przyniosła pozytywne efekty m.in. w postaci poprawy stabilności finansowej placówek, przyczyniając się do poprawy koordynacji świadczeń szpitalnych i ambulatoryjnych.
Pozwoliła też wprowadzić w ograniczonym zakresie elementy projakościowe w procesie finansowania świadczeń i przyczyniła się do zracjonalizowania struktury opieki szpitalnej, bo liczba zakontraktowanych profili wąskospecjalistycznych zmniejszyła się. Jedno i drugie miałoby „przyspieszyć” po wprowadzeniu planowanych zmian.

Premia albo bat
To jeszcze nie koniec planowanych zmian. Pojawiła się zapowiedź stworzenia kryteriów jakościowych, tak by premiować najlepsze szpitale (np. brakiem limitu na wykonywanie świadczeń czy wyższą wyceną procedur), w czym ma pomóc benchmarking, choć na razie nie wiadomo, co stanowiłoby punkt odniesienia.
Podnoszenie oczekiwań ze strony szefa resortu i prezesa NFZ byłoby batem na placówki, w których – jak wskazuje Ministerstwo Zdrowia – sporo do życzenia pozostawia zarządzanie finansami, efekty leczenia są na niezadowalającym poziomie, a obsługa pacjenta kuleje.
W ciągu ostatnich kilku lat przybyło możliwości porównywania niektórych danych między szpitalami, do czego walnie przyczynił się Adam Niedzielski w czasie, gdy pracował w NFZ. Na marginesie warto dodać, że w najbliższych tygodniach światło dzienne powinien ujrzeć projekt ustawy o jakości w ochronie zdrowia, a jeżeli w nieodległej przyszłości zostałaby ona uchwalona, dodatkowo zmienią się systemowe reguły gry.
Kiedy ustawa?
O ile zmiany struktury właścicielskiej miałyby zostać dokonane nie wcześniej niż w 2022 r., o tyle nowa sieć szpitali – według deklaracji kierownictwa resortu – może zacząć obowiązywać od 1 stycznia 2022 r., czyli już za kilka miesięcy. To wskazuje, że jeśli po stronie rządu i większości parlamentarnej będzie wola dokonania zmian, czeka nas szybkie tempo prac nad uchwaleniem nowych przepisów.
Jak mówi minister Adam Niedzielski, stojąc na czele NFZ, miał do czynienia z sytuacjami, gdy oddalone od siebie o kilkanaście kilometrów placówki nie potrafiły dojść do porozumienia. W jego opinii sieć tego problemu nie rozwiązała, a „wielowładztwo” połączone z rozproszeniem zasobów materialnych i kadrowych zemściło się w czasie pandemii.
Po wprowadzeniu centralizacji szpitalnictwa i innych opisanych wyżej zmian, minister zdrowia mógłby nie tylko ustalać jeszcze większą część systemowych zasad gry, ale również stać się arbitrem rozstrzygającym spory na poziomie regionalnym i lokalnym. Mógłby to robić nie tylko dzięki nowym przepisom, ale również, a może przede wszystkim za pośrednictwem podległej mu Agencji Rozwoju Szpitali. Jeśli taka instytucja otrzyma znaczne kompetencje, może doprowadzić do większych zmian niż niejedna z ustaw uchwalonych w ostatnim czasie.
Co ma Radom do centralizacji?
Niedawne zawieszenie dyrektora Radomskiego Szpitala Specjalistycznego Marka Pacyny dało kolejny argument do ręki przeciwnikom centralizacji. Szef resortu zdrowia odsunął go od kierowania placówką w związku z niestosowaniem się do poleceń wojewody mazowieckiego w zakresie tworzenia szpitala tymczasowego.
Gdy szef NFZ wytypował na pełnomocnika szpitala kierownika lokalnej delegatury Funduszu, prace nad uruchomieniem szpitala tymczasowego ruszyły z kopyta. – W ciągu dwóch-trzech dni można osiągnąć rzeczy nieosiągalne przez ostatnie tygodnie – skomentował rzecznik ministra zdrowia Wojciech Andrusiewicz, dodając, że działania pełnomocnika to dowód na wygraną pacjentów w starciu z „lokalnymi kłótniami”.
Na pierwszy rzut oka sprawa szpitala miejskiego w Radomiu ma się nijak do centralizacji (minister skorzystał z zapisów ustawy covidowej), ale gdyby bliżej się przyjrzeć, to odnosi się wrażenie, że płynie z niej pewien morał – podporządkowanie podmiotów leczniczych resortowi oznacza przyspieszenie procesu decyzyjnego, a stawanie okoniem wobec poleceń „z góry” niesie za sobą oczywiste konsekwencje. W opinii części osób to pokazuje, co w praktyce oznacza przejęcie placówek samorządowych.
Mariusz Tomczak