Płeć ma znaczenie i w zdrowiu, i w chorobie
Różnice w zdrowiu Polek i Polaków są faktem. Najnowszy raport pokazuje, że płeć, wykształcenie, miejsce zamieszkania i sytuacja społeczna wpływają na długość życia, ryzyko chorób, a nawet przyczyny hospitalizacji.

Ponad 570 stron liczy ostatni raport „Sytuacja zdrowotna ludności Polski i jej uwarunkowania” wydany przez Narodowy Instytut Zdrowia Publicznego PZH – Państwowy Instytut Badawczy (NIZP PZH-PIB). Nie jest to lektura na jeden czy dwa wieczory, tym bardziej że część danych skłania do zastanowienia, a nawet głębszej refleksji.
Najnowsza wersja raportu została przygotowana w oparciu o dane pochodzące m.in. z Głównego Urzędu Statystycznego, Narodowego Funduszu Zdrowia, Zakładu Ubezpieczeń Społecznych, Krajowego Rejestru Nowotworów, a także Światowej Organizacji Zdrowia, Eurostatu czy Organizacji Współpracy Gospodarczej i Rozwoju.
Dla dociekliwych
To jedyna w naszym kraju publikacja syntetycznie, całościowo i już od kilkudziesięciu lat (od 1977 r.) opisująca stan zdrowia Polek i Polaków. Jest nieocenionym źródłem wiedzy dla osób zainteresowanych zdrowiem publicznym, a zwłaszcza dla bardzo dociekliwych.
Tegoroczny raport liczy sobie już kilka miesięcy, ale nie oznacza to, że sformułowane wnioski stały się nieaktualne. W krótkim artykule nie da się szczegółowo omówić starań autorów pracujących pod redakcją prof. Bogdana Wojtyniaka i Anny Smagi, dlatego niezależnie od lektury tego tekstu zachęcam do samodzielnego przeczytania choćby wybranych fragmentów publikacji. Jest dostępna na stronie internetowej www.pzh.gov.pl.
Sygnał alarmowy
O tym, że mieszkańcy naszego kraju najczęściej umierają z powodu choroby serca, wiadomo od dawna, ale nie każdy zdaje sobie sprawę, że w 2023 r. w grupach wiekowych 15-24 i 25-44 lata najczęstszą przyczyną zgonu były samobójstwa. To sygnał alarmowy dla osób odpowiedzialnych za politykę zdrowotną, a także dla każdego z nas, by w życiu prywatnym i zawodowym więcej widzieć i więcej słyszeć. Drugą najczęstszą chorobą odpowiadającą za zgony w Polsce były choroby naczyń mózgowych, a trzecią – rak tchawicy, oskrzela i płuca.
W 2023 r. choroby układu krążenia odpowiadały za ponad jedną trzecią (36,9 proc.) zgonów. Autorzy raportu oszacowali, że były one o prawie 50 proc. większym zagrożeniem dla życia mężczyzn niż kobiet. Za utratę potencjalnych lat życia Polek w największym stopniu odpowiadały nowotwory złośliwe (ok. 38 proc.), a Polaków – choroby układu krążenia i nowotwory złośliwe (po ok. 21 proc.). Dość zaskakujące wydaje się też to, że u mężczyzn samobójstwa były odpowiedzialne za więcej utraconych potencjalnych lat życia niż rak płuca, choroby naczyń mózgowych czy zawał serca.
Kodowanie przyczyn zgonów stanowi jedno z najważniejszych źródeł informacji o stanie zdrowia ludności. „Bardzo złe świadectwo naszej statystyce zgonów wystawia fakt, że w częściej niż co dziesiątej karcie zgonu osób w wieku aktywności zawodowej 25-64 lata lekarz wpisał przyczynę nieokreśloną” – podkreślono w raporcie NIZP PZH-PIB.
Otyłość vs. wykształcenie i sytuacja finansowa
Ciekawe, choć mało pozytywne informacje dotyczą otyłości określanej przez wielu lekarzy jako matka wszystkich chorób. Okazuje się, że trudności finansowe sprzyjają występowaniu tej podstępnej choroby u kobiet, a w przypadku mężczyzn… zmniejszają ryzyko. Ale w tym kontekście nie tylko płeć ma znaczenie. Zagrożenie otyłością jest też silnie uzależnione od poziomu wykształcenia.
„Otyłość dotyka co czwartą Polkę z wykształceniem gimnazjalnym lub niższym (27 proc.) i blisko co piątą z zasadniczym zawodowym (19 proc.), czyli dwa-trzy razy rzadziej niż w przypadku kobiet z wykształceniem wyższym (9 proc.). Sytuacja wśród mężczyzn odbiega od powyższego schematu – osoby z wyższym wykształceniem cechuje duże rozpowszechnienie otyłości (18 proc.), a z gimnazjalnym lub niższym – relatywnie niski poziomi zarówno zbyt wysokiej masy ciała (54 proc.), jak i otyłości (15 proc.)” – czytamy w raporcie.
Jak wypadamy na tle innych?
Eksperci NIZP PZH-PIB zwracają uwagę na związek długości życia z edukacją formalną. „Osoby o niższym poziomie wykształcenia żyją znacznie krócej niż osoby z wykształceniem wyższym – dla mężczyzn w wieku 30 lat różnica ta, w trzyletnim okresie 2020-2022, wynosiła prawie 13 lat, a dla kobiet prawie 9 lat” – wskazano w raporcie.
Niestety, długość życia w Polsce wciąż jest krótsza niż przeciętna dla krajów Unii Europejskiej (mężczyźni – 4,1 lat, kobiety – 1,9), choć w ostatnich kilku latach widać małą poprawę. O ile za krótsze życie mężczyzn odpowiada głównie większa niż w innych państwach umieralność w okresie aktywności zawodowej (tj. od 25. Do 64. roku życia), o tyle u kobiet wyższa umieralność dotyczy seniorek (wiek 65+). Wpływ pandemii COVID-19 na skrócenie długości życia mężczyzn był większy w miastach niż na obszarach wiejskich, a w przypadku kobiet – na odwrót.
Autorzy raportu, powołując się na wstępne dane Eurostatu, wskazali, że w 2023 r. różnica w oczekiwanej długości życia mężczyzn w krajach UE wyniosła ponad 11 lat – przeciętnie najkrócej żyją Łotysze (70,5 lat), a najdłużej mieszkańcy Szwecji i Luksemburga (po 81,7). Wśród kobiet te różnice są wyraźnie mniejsze – najkrócej żyją Bułgarki (79,7 lat), a najdłużej Hiszpanki (86,7).
Ranking powiatów
W kontekście długości życia dostrzega się różnice związane z miejscem zamieszkania, i to na różnych płaszczyznach. Najkrócej żyją osoby w miastach nieprzekraczających 10 tys. ludności, a najdłużej w liczących powyżej 200 tys. mieszkańców. Autorzy raportu podkreślają, że „zróżnicowanie długości życia, związane z tak określonym miejscem zamieszkania, jest większe w przypadku mężczyzn niż kobiet”.
Wśród powiatów ziemskich i grodzkich o najdłuższej oczekiwanej długości życia mężczyzn w latach 2022-2023 znalazły się: miasto na prawach powiatu Sopot (78,9 lat), pow. policki (77,5), Tarnów (77,0), Rzeszów (76,8), pow. leski (76,7), a najkrótszej – pow. olecki (70,2), Bytom (70,9), pow. przasnyski i sierpecki (po 71,0), pow. łęczycki (71,1). Natomiast powiatami o najdłuższym trwaniu życia kobiet są: pow. tatrzański (84,3) z siedzibą w Zakopanem, pow. kraśnicki (83,9), pow. przemyski i Ostrołęka (po 83,8), Białystok (83,7), a najkrótszym – Chorzów (77,8), Bytom (78,5), pow. wąbrzeski (78,7), pow. głubczycki (78,8) i Ruda Śląska (78,9).
Gdzie żyją najdłużej?
Uwagę zwraca to, że wśród kobiet w najlepszej piątce znalazły się trzy powiaty zlokalizowane we wschodniej części kraju (a nawet cztery, jeśli doliczymy do tego położoną w północno-wschodniej części woj. mazowieckiego Ostrołękę), a w najgorszej piątce są aż trzy miasta na prawach powiatu z woj. śląskiego. Co więcej, Bytom – jedno z najstarszych miast historycznego Górnego Śląska, w którym obecnie mieszka ok. 147 tys. osób – okazuje się najgorszym miejscem do życia dla obu płci.
Pewnym zaskoczeniem może być wysoka pozycja Krakowa, drugiego najliczniejszego miasta w kraju, który wśród powiatów o najdłuższej oczekiwanej długości życia mężczyzn zajął wysoką 9. Lokatę (76,4 lat), a przez ostatnie lata był symbolem problemu smogowego w Polsce. Warszawa znalazła się w tym zestawieniu na 16. Miejscu (76,2), dwa miejsca niżej od sąsiadującego ze stolicą pow. pruszkowskiego (76,3). Natomiast wśród powiatów o najdłuższym trwaniu życia kobiet w pierwszej trzydziestce nie ma ani Warszawy, ani Krakowa, choć pow. krakowski, w którego skład wchodzi 17 gmin, uplasował się w pierwszej trzydziestce w przypadku obu płci.
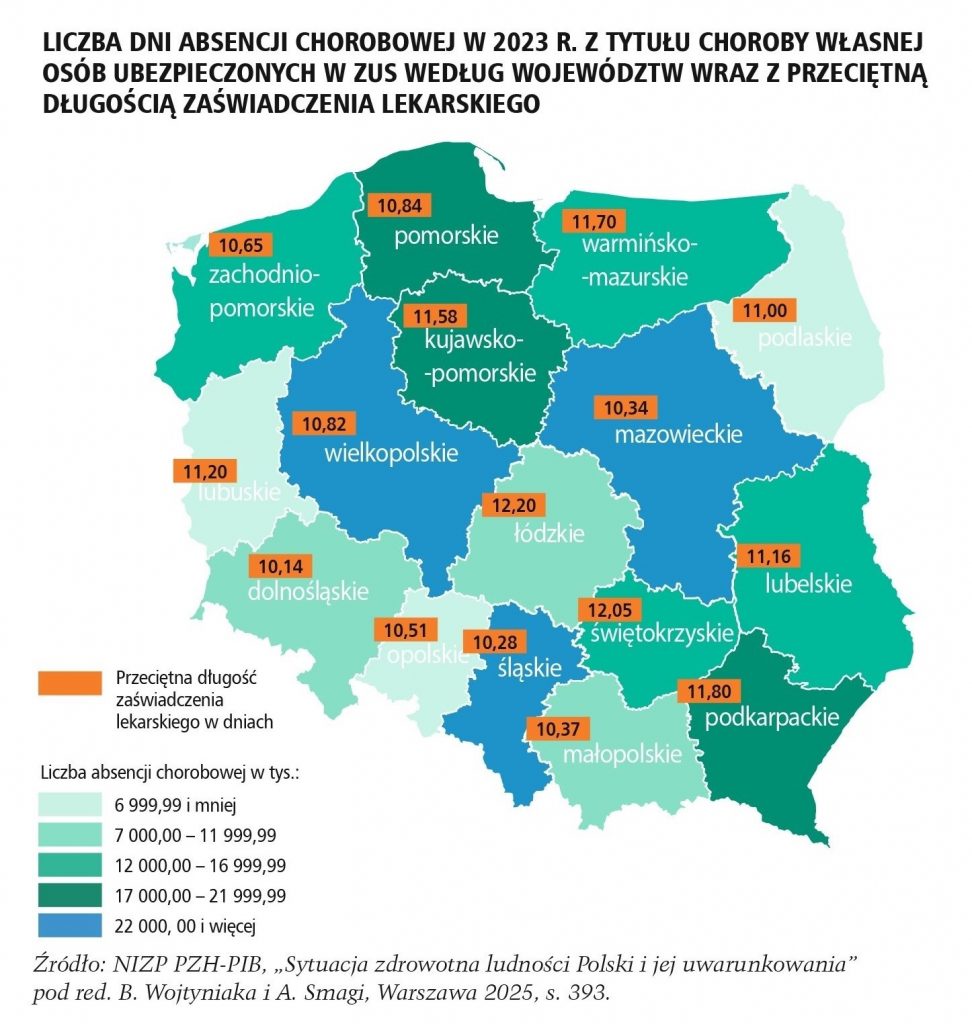
„Generalnie można stwierdzić, że większość powiatów, w których mężczyźni żyją najdłużej, cały czas skupia się w Polsce południowej oraz środkowo-zachodniej, natomiast kobiety żyją najdłużej w powiatach w południowo-wschodniej oraz wschodniej części kraju z wyjątkiem powiatów w północno-wschodniej części woj. lubelskiego” – podsumowują autorzy.
Szpitale w cieniu starzenia
W związku ze znacznymi – na tle opieki podstawowej i ambulatoryjnej – kwotami przeznaczanymi na leczenie szpitalne i podejmowanymi od dłuższego czasu próbami reformy szpitalnictwa, warto bliżej przyjrzeć się danym dotyczącym tego obszaru opieki zdrowotnej. Przede wszystkim w polskich szpitalach w coraz większym stopniu widać efekt starzenia się społeczeństwa. W 2023 r. prawie połowę wszystkich hospitalizowanych pacjentów stanowiły osoby w wieku 60+. Częściej do placówek trafiają mieszkanki i mieszkańcy miast niż wsi, co jest widoczne zwłaszcza w kontekście nowotworów.
W latach 2017-2023 najczęstszymi przyczynami hospitalizacji były choroby układu krążenia – stanowią one dominujący powód leczenia szpitalnego mężczyzn w wieku 50+ i kobiet w wieku 75+, a wśród pacjentek powyżej 85. roku życia odpowiadają za prawie 1/3 hospitalizacji. Na drugim miejscu wśród całej populacji w 2017 r. były choroby układu pokarmowego, w latach 2018-2019 choroby układu moczowo-płciowego, a od 2020 r. – nowotwory.
Nowotwory: tendencja wzrostowa
Schorzenia nowotworowe wykazują silną tendencję wzrostową wśród przyczyn hospitalizacji (46 proc. więcej w 2023 r. niż w 2017 r., kiedy uplasowały się na piątym miejscu). Tendencja ta nie została zahamowana nawet w okresie pandemii COVID-19, gdy dostęp do wielu świadczeń był utrudniony z uwagi na zmianę priorytetów leczenia. „Gwałtowny przyrost liczby zachorowań i ozdrowieńców nowotworowych może spowodować kryzys zdrowia publicznego oraz systemów ochrony zdrowia” – alarmują autorzy raportu.
Częstość hospitalizacji z powodu chorób nowotworowych wzrasta, i to wyraźnie, wśród pań po 40. roku życia, a w grupie wiekowej 50-74 lata te choroby stanowią główną przyczynę leczenia. „Maksimum udziału nowotworów w strukturze hospitalizacji Polek przypada w wieku 60-64 lata, a więc wcześniej niż u mężczyzn” – podkreślili eksperci NIZP PZH-PIB.
Nadwyżka hospitalizacji
O tym, że płeć ma znaczenie, widać też po analizie pobytów w szpitalu. Jeśli pod uwagę weźmiemy populację w wieku 60+, w latach 2017-2023 nadwyżka hospitalizacji mężczyzn wyniosła 18-26 proc. (rekordowa była w roku ogłoszenia pandemii). „Największe różnice dotyczyły chorób układu oddechowego – w latach 2017-2020 nadwyżka hospitalizacji mężczyzn przekraczała 95 proc., ale w kolejnych latach stopniowo malała, osiągając wartość 67 proc. w 2023 r.” – podkreślono w raporcie.
Drugą grupą przyczyn odpowiadającą za częstsze hospitalizacje mężczyzn w wieku 60 lat i więcej były choroby układu krążenia. Większa częstość leczenia szpitalnego Polaków w stosunku do Polek dotyczy też m.in. chorób układu pokarmowego i nerwowego. Co ciekawe, odwrotny trend dotyczy nowotworów, w tym tych złośliwych.
„Nadwyżka hospitalizacji mężczyzn zmniejszyła się z 53 proc. w 2017 r. do 42 proc. w 2023 r. (dla nowotworów złośliwych z 51 proc. do 40 proc.). Podobną tendencję obserwuje się dla chorób układu moczowo-płciowego – po okresie wyższej hospitalizacji mężczyzn częstości leczenia szpitalnego w obu subpopulacjach praktycznie się zrównały (przy niewielkiej przewadze kobiet) w latach 2022-2023” – wskazano.
COVID-19 a śmiertelność
W roku ogłoszenia pandemii przez Światową Organizację Zdrowia (2020 r.) odnotowano skokowy wzrost śmiertelności szpitalnej w Polsce. W porównaniu z rokiem wcześniejszym „wartości współczynników zwiększyły się o 1,1 p.p. dla mężczyzn (co oznacza wzrost zagrożenia zgonem w szpitalu o połowę) i o 0,6 p.p. dla kobiet (wzrost o 1/3)”. W 2021 r. było jeszcze gorzej – zmarło 3,5 proc. hospitalizowanych mężczyzn i 2,6 proc. hospitalizowanych kobiet.
W raporcie podkreślono, że COVID-19 charakteryzowała najwyższa śmiertelność szpitalna spośród wszystkich analizowanych przyczyn hospitalizacji. W sumie w latach 2020-2021 wśród osób, które trafiły do polskich szpitali z powodu tej choroby, umierał niemal co czwarty mężczyzna i co piąta kobieta. „O dużym zagrożeniu życia ze strony tej choroby świadczą również wysokie wartości współczynników już po zakończeniu epidemii – w 2023 r. wynosiły one 10,9 proc. dla mężczyzn i 9,7 proc. dla kobiet” – stwierdzono.
Stagnacja zamiast poprawy
Dane przedstawione w raporcie potwierdzają, że trwający przez kilka dekad wyraźny przyrost oczekiwanej długości życia spowolnił w połowie drugiej dekady XXI w. Eksperci NIZP PZH-PIB podkreślają, że podobne zjawisko obserwuje się w innych krajach Unii Europejskiej, a pandemia tylko zaostrzyła sytuację, której przyczyny są znacznie głębsze.
– To nie pandemia spowodowała kryzys, lecz zwróciła jedynie uwagę na problem, który występował już wcześniej. Zamiast trwałej poprawy stanu zdrowia mamy stagnację i oznaki regresu – ocenia prof. Bogdan Wojtyniak z NIZP PZH-PIB, wieloletni główny redaktor raportu „Sytuacja zdrowotna ludności Polski i jej uwarunkowania”.
I dodaje, że między rokiem 2014 a 2019 oczekiwana długość życia wzrosła tylko o 0,2 roku u kobiet i 0,3 roku u mężczyzn, co stanowi wyraźne pogorszenie trendu obserwowanego w latach wcześniejszych. – W latach 2020-2022 długość życia bardzo spadła w wyniku pandemii, a wzrost w 2023 r. jest trudny do interpretacji i wymaga kolejnych obserwacji – podkreśla prof. Wojtyniak.
Kto jest winny?
– Zdrowie publiczne to fundament bezpieczeństwa narodowego. Jedyną drogą spowolnienia wzrostu kosztów związanych z leczeniem i następstwami chorób są inwestycje w zdrowie publiczne. Dziś wydane pieniądze na zdrowie publiczne zapobiegną wielokrotnie wyższym kosztom związanym z brakiem zdrowia w przyszłości – przekonuje dr Bernard Waśko, dyrektor NIZP PZH-PIB.
– Zdrowe społeczeństwo to mniejsze wydatki na leczenie, większa wydajność pracy i rosnąca spójność społeczna – mówi Stefan Bogusławski, zastępca kierownika Zakładu Monitorowania i Analiz Stanu Zdrowia Ludności NIZP PZH-PIB, jeden ze współautorów raportu. I dodaje, że troska o zdrowie publiczne to nie koszt, lecz inwestycja.
Mariusz Tomczak
Źródło: „Gazeta Lekarska” nr 12/2025-1/2026