Mała Szwecja na Podlasiu. Opieka hospicyjna, która działa
Wiedział, że istnieją w Polsce białe plamy, gdzie trudno o wsparcie systemu. W dużym mieście opieka nad osobami niesamodzielnymi jeszcze jakoś funkcjonuje, ale jak jest na wsi? Nie dawało mu to spokoju. Wyjechał na Podlasie, by pomagać godnie żyć w chorobie i umierać tym, o których świat zapomniał – reportaż Lidii Sulikowskiej.
Foto: Lidia Sulikowska
Dzwoni telefon. – Dzień dobry, przeczytałem pani artykuł w „Gazecie Lekarskiej” na temat opieki senioralnej. I tak sobie pomyślałem, że zadzwonię, bo przecież na obszarze kilku podlaskich gmin nasze fundacyjne hospicjum domowe wdraża projekt opieki nad osobami zależnymi i nieuleczalnie chorymi, bardzo przypominający ten, o którym Pani pisała – ze Szwecji – słyszę głos w słuchawce.
– O, jak miło – pomyślałam i dopytuję o szczegóły. – Pomagamy osobom niesamodzielnym żyć w domu, wspieramy nieuleczalnie chorych, pacjentów po udarach. Jeśli interesuje panią temat starości na wsi i umierania, zapraszam do nas. Wszystko opowiem i pokażę, jak działamy – deklaruje mój rozmówca, Paweł Grabowski, specjalista medycyny paliatywnej, szef hospicjum domowego im. Proroka Eliasza w Michałowie.
Paweł Grabowski urodził się w Krakowie. Od zawsze chciał być lekarzem, ale podczas pierwszego podejścia rekrutacyjnego nie dostał się na studia lekarskie. Przepracował rok w szpitalu dziecięcym jako salowy. W kolejnym podejściu nie chciał już ryzykować ponownej porażki – zdecydował się więc na kierunek lekarsko-dentystyczny. Jak się później okazało – obawy były na wyrost, bo z osiągniętą liczbą punktów bez problemu dostałby się na wymarzoną medycynę.
Ukończył jednak stomatologię, a dopiero potem kierunek lekarski. Przez jakiś czas związał swoje życie zawodowe z warszawskim Centrum Onkologii, a potem z lokalnym hospicjum domowym. Czegoś mu jednak brakowało, miał poczucie, że w dużym mieście opieka nad osobami niesamodzielnymi jeszcze jakoś funkcjonuje, ale na wsi? Nie dawało mu to spokoju. Wiedział, że w Polsce istnieją białe plamy, gdzie system już nie obejmuje tych najciężej chorych. Wyjechał na Podlasie i zaczął pomagać tym, o których świat zapomniał.
Kilka tygodni po naszej rozmowie telefonicznej jadę do Michałowa, niewielkiego miasteczka położonego w powiecie białostockim. To tutaj, na drugim piętrze lokalnej przychodni POZ, fundacja doktora Grabowskiego, pod auspicjami której działa wiejskie hospicjum, wynajmuje kilka pomieszczeń na piętrze.
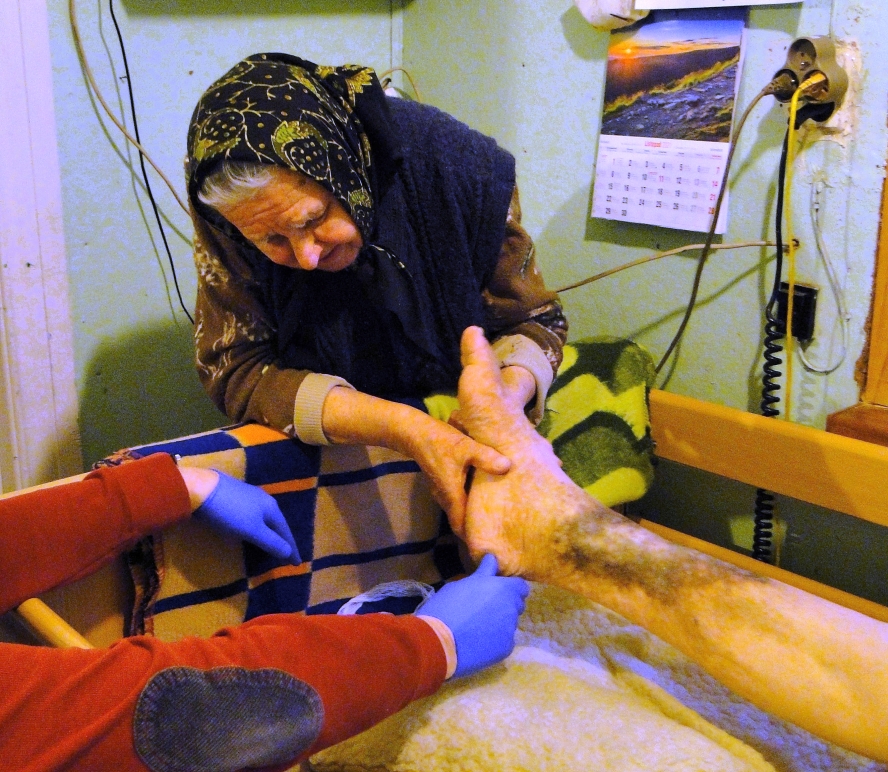
W jednym z pokoi moją uwagę przykuwa zdjęcie starszego mężczyzny w towarzystwie kilku innych osób. – To pan Leon, człowiek, który przez 13 lat sam opiekował się leżącą żoną. Kobieta do końca życia nie miała ani jednej odleżyny. To dla mnie prawdziwy bohater – wyjaśnia Paweł Grabowski. Na dłuższą rozmowę nie ma jednak czasu, musimy jechać do pacjentów fundacyjnego wiejskiego hospicjum domowego.
Cieszę się, że jesteście
Po około półgodzinnej jeździe docieramy do Jałówki. Mieszka tu pan Eliasz, ma ponad 90 lat, choruje na nowotwór prostaty. Jest pacjentem leżącym, w ciężkim stanie, choć jeszcze całkiem niedawno, bo w minione wakacje, chodził i był w całkiem niezłej formie jak na swoje lata. Na co dzień opiekuje się nim syn i synowa, których wspiera zespół z michałowskiego hospicjum. Wczoraj była u niego psycholog. Przyjeżdżają też pielęgniarka i fizjoterapeutka. Dziś jest lekarz. Nadszedł czas na zmianę leków przeciwbólowych – dotychczasowe już nie pomagają.
Kolejny hospicyjny pacjent, do którego jedziemy, to pani Helena, rocznik ’63. W 2014 r. zachorowała na raka narządów rodnych. W pokoju wypełnionym lekami i akcesoriami medycznymi widzę jej męża, Andrzeja. Dyskretnie go obserwuję. Opiekuje się żoną z takim spokojem i troską… Myślę sobie, jakie to niesprawiedliwe. Dlaczego niektórzy muszą tak cierpieć? Wiem, że są pytania, na które nie ma odpowiedzi.
Następny przystanek to Folwarki Tylwickie. Dołącza do nas fundacyjna pielęgniarka, Agata Sacharewicz. W jednej z chat już czeka kolejna pacjentka onkologiczna. Także z nowotworem narządu rodnego. Jest pod opieką hospicjum od około miesiąca. Kobieta mimo ciężkiej choroby zachowuje pogodę ducha. Ma szczęście, bo ma kochającą, wspierającą rodzinę.
Kilka domów dalej pacjentka z rakiem piersi, nowotwór jest rozsiany po całym organizmie. Wolę nie myśleć, jak radziłaby sobie bez pomocy hospicjum. Na koniec wizyta u nowej podopiecznej. W łóżku 92-letnia kobieta, leży, nie ma z nią kontaktu, od kilku dni nie chce jeść, zaczęły pojawiać się odleżyny. Ostatni raz w szpitalu była 40 lat temu, choć nie chodzi już od kilkunastu lat. Nie bierze leków. Opiekuje się nią siostrzenica. – Cieszę się, że jesteście. Człowiek sam jest bezradny, nie wie, co ma robić – mówi.
– Radzi sobie pani super – pociesza ją pani Agata, podłączając kroplówkę. Podpowiada, żeby ciocię częściej przekręcać z boku na bok. Pokazuje, jak to robić, aby oszczędzać własny kręgosłup. Tłumaczy, czym nawilżać skórę, jakie opatrunki nakładać na odleżyny. Mówi, że fundacja może wypożyczyć materac przeciwodleżynowy, a nawet łóżko specjalistyczne ułatwiające opiekę nad osobą leżącą.
– Ta praca jest trudna, wyczerpująca emocjonalnie, ale nadaje wyjątkowy sens mojemu życiu, bo wiem, że tym ludziom naprawdę można pomóc. Ulżyć w cierpieniu, dać większe poczucie bezpieczeństwa, ofiarować spokój. Rozmawiamy nie tylko na tematy medyczne i opiekuńcze. Padają też pytania o to, co dalej, jak będzie wyglądało umieranie. Trzeba umieć to unieść. Najczęściej ludzie nie boją się samego umierania, ale cierpienia, jakie może temu towarzyszyć. Boją się też, czy bliscy poradzą sobie po ich odejściu – opowiada Agata Sacharewicz. Jaki pacjent jest największym wyzwaniem? – Ten, który nie chce współpracować, nie stosuje się do zaleceń. Bo wtedy trudniej pomóc – odpowiada.
Rozmowa, która leczy
Kolejny dzień, kolejni pacjenci. We wsi Krzywiec podopiecznym hospicjum jest mężczyzna, który trzy miesiące temu miał udar. Nie chodzi. Wymaga rehabilitacji. Rodzina dba o niego, jak potrafi i jak może. Jest łóżko rehabilitacyjne. Jakieś sprzęty do ćwiczeń. Niestety rehabilitacja z NFZ będzie dopiero za rok, taka kolejka. Próbują więc sami. Ale brakuje wiedzy.
Opiekuje się nim żona. Daje leki, dba o higienę. Dzieci przyjeżdżają w miarę potrzeb, ale przecież muszą pracować. Doktor Grabowski zdecydował o przyjęciu mężczyzny pod opiekę hospicjum, choć nie jest to pacjent terminalny ani onkologiczny. Do chorego będzie przyjeżdżać fizjoterapeutka. Ten pacjent dostał szansę na powrót do sprawności. Widać radość i nadzieję.
Z kolei w Eliaszukach mieszka starsze małżeństwo. Ona już nie jest najsilniejsza, on nie ma nogi (powikłanie cukrzycowo-miażdzycowe). Po amputacji wymagał wsparcia systemu, którego zabrakło. Opowiada mi o pobycie w szpitalu, opiece na oddziale, której praktycznie nie było. Pampersy. Jeśli pacjent nie dał rady sam zjeść, nikt mu nie pomógł. Potem powrót do domu i bycie pod opieką wyłącznie schorowanej żony.
Nie wstawał z łóżka. Zaczęły robić się odleżyny. Żona mocno podupadła na zdrowiu. Byli bezradni. Mieszkają sami. Dzieci odwiedzają ich w miarę możliwości. To za mało. Dobrze, że michałowskie hospicjum wzięło ich pod swoje skrzydła. Mówią, że dzięki temu są zupełnie innymi ludźmi, odżyli. Udało się wyleczyć niemal wszystkie odleżyny, pacjent dostał też aparat słuchowy.
Jego żona ma rehabilitację, bo kręgosłup całkiem zniszczyła, opiekując się mężem. Regularnie przychodzą do nich opiekunka i pielęgniarka. – Tu nie chodzi tylko o pomoc fizyczną, rozmowa dużo dla nas znaczy – podkreślają oboje. Pod opieką hospicjum są też osoby całkiem samotne. Zdarzają się też niestety chorzy, których bliscy nie radzą sobie z opieką. W takich sytuacjach często pojawia się agresja. Nie można być bezczynnym, obojętnym. Do nich także docierają.
Na wsi umiera się inaczej
Dlaczego ci wszyscy ludzie mogą liczyć wyłącznie na pomoc fundacyjnego hospicjum? – Tutaj, na wsi, nie sprawdzają się obowiązujące obecnie w kraju metody sprawowania opieki hospicyjnej i opiekuńczej. One są skrojone dla miasta. Na wsi choruje się inaczej i umiera się inaczej. To tereny pełne osób starszych, zupełnie niesamodzielnych. W niektórych wsiach najmłodsi mieszkańcy mają 70 lat. Młodzi wyjeżdżają za chlebem i trudno im się dziwić, bo tutaj nie czeka na nich nic innego prócz wegetacji – mówi doktor Grabowski.
– Niestety opieka nad ludźmi zależnymi, którą powinny zabezpieczać gminy i NFZ, jest niewydolna. Tutaj odległości między jednym pacjentem a drugim są ogromne, więc aby działać sprawnie, potrzeba więcej ludzi i aut do przemieszczania się, a na to brakuje pieniędzy. Niemal połowa gmin nie zapewnia świadczeń opiekuńczych na Podlasiu. A bez pomocy osoby niesamodzielne sobie nie radzą. Tutaj bez samochodu, przy braku komunikacji, ani rusz. Staruszkowie są wykluczeni. To kryptoeutanazja – podsumowuje doktor Grabowski.
Fundacja Hospicjum im. Proroka Eliasza zaczęła funkcjonować niemal dekadę temu. Działają w obrębie pięciu gmin: Michałowo, Narew, Narewka, Zabłudów, Gródek. To obszar ok. 2 tys. km kw. Start był trudny. Przez pierwszych pięć lat to wiejskie hospicjum domowe działało tylko dzięki datkom darczyńców.
– Niestety kontrakty z NFZ są rozpisywane raz na pięć lat. My zaczęliśmy działać już po nowym rozdaniu funduszu, więc czekaliśmy długie lata na kolejną szansę, dla naszych pacjentów byłaby to wieczność. Przetrwaliśmy dzięki darczyńcom i własnej, ogromnej determinacji, poświęceniu całego zespołu. Aby wiązać koniec z końcem, dorabiałem na prywatnej praktyce stomatologicznej i w białostockim szpitalu na onkologii – opowiada Paweł Grabowski.
Wszystko jest jednak po coś. W 2017 r. w końcu udało się zdobyć kontrakt z NFZ. Było łatwiej, ale nie było dobrze. Chciał stworzyć hospicjum domowe, ale inne niż takie, na jakie pozwala fundusz. Nie takie, w którym opieką można objąć tylko kogoś, kto zachorował na raka, ma odleżyny albo cierpi na kilka innych chorób ujętych w hospicyjnym katalogu publicznego płatnika. Ludzie miewają przecież udary, amputowane kończyny, są przykuci do łózka lub po prostu starość nie pozwala im samodzielnie funkcjonować. Zdarza się, że umierają na choroby spoza rozporządzenia wymieniającego choroby, za które zapłaci płatnik. Nie chciał, aby umierali po cichu, zapomniani przez system, w samotności, bez opieki.
Na początku działalności fundacji udało się pozyskać grant unijny, dzięki któremu wdrożono nowy model hospicjum domowego działającego na terenach wiejskich. Głównym jego celem było włączenie do opieki hospicyjnej nie tylko chorych kwalifikujących się w ramach obecnych przepisów NFZ. Drugim ważnym celem projektu było włączenie do pracy hospicjum opiekunek. Nie wszędzie potrzebny jest lekarz czy pielęgniarka. Aby umyć, przynieść drewno na opał czy ugotować obiad lub po prostu porozmawiać, sprawdzić, czy niczego nie brakuje. Albo ulżyć nieco w obowiązkach opiekunowi domowemu.
Wszystko po to, aby osoby niesamodzielne mogły jak najdłużej żyć we własnym domu. Godnie. – Model opieki, w ramach którego funkcjonujemy, jest efektywny kosztowo, ale wymaga połączenia finansowania pomocy społecznej i opieki hospicyjnej NFZ. Na to na razie jednak nie mamy co liczyć. Pozostaje więc finansowanie pacjentów spoza puli NFZ z datków ludzi dobrej woli. Bez tego nie udałoby się spiąć budżetu – opowiada Paweł Grabowski. A więc nie do końca jest tutaj jak w Szwecji, bo w krajach skandynawskich to jednak państwo przejmuje opiekę nad osobami zależnymi – zwracam uwagę.
Przystanek Kituryki
Do domu pana Mikołaja jedzie się kilkanaście kilometrów drogą leśną. Chata jest położona w środku lasu, w okolicy wsi Kituryki, żadnych sąsiadów. Starszy mężczyzna mieszka sam. Nie ma nogi, a jeszcze niedawno groziła mu utrata drugiej. Jak mówi dr Grabowski, ten człowiek ma pecha, bo nie kwalifikuje się pod opiekę hospicjum w ramach NFZ, bo nie ma raka ani odleżyn.
– Chcieliśmy ratować jego drugą nogę. W ramach NFZ opieka pielęgniarska nie mogła kilka razy w tygodniu do niego dojeżdżać, bo to nie jest opłacalne dla systemu. Nie został jednak sam. Zawalczyliśmy o tę nogę i udało się – opowiada dr Grabowski. Dziś jest wizyta kontrolna. Trzeba sprawdzić, jak goją się rany. – Dzień dobry. Doktor przyjechał. Jak żyjecie? – Dobrze – odpowiada mężczyzna. – Noga też ma się świetnie – dodaje z uśmiechem.

– Nie boi się pan żyć tak na końcu świata? – pytam. – Nie, ja tu całe życie jestem – odpowiada. Raz w tygodniu przyjeżdża tu sklep obwoźny. Do najbliższego sklepu stacjonarnego jest 5 km. Pan Mikołaj jeździ tam sam, na wózku inwalidzkim. Kolejny przystanek to wieś Kutowa. Starsza pani mieszka sama, córka z zięciem odwiedzają ją co tydzień. Przywiozą coś do jedzenia, przyniosą drewno. Ma duże problemy z chodzeniem i z pamięcią. To typowa osoba zależna, ale nie należy się jej opieka, bo nie jest nieuleczalnie chora. Ot, zwyczajne dolegliwości osoby starzejącej się. Jest pod opieką lokalnego lekarza POZ. ale wymaga pomocy usprawniającej, przede wszystkim fizjoterapii. I opiekunki. – Ma pani jakąś rehabilitację na NFZ? – pytam. – Mam skierowanie na oddział, ale miejsce dopiero za rok – odpowiada.
To kolejna osoba, której może pomóc wyłącznie hospicjum, które funkcjonuje „poza systemem”. Pod jego opieką jest obecnie ok. 40 pacjentów, z czego najwyżej połowa z nich jest finansowana z NFZ. W sumie w hospicjum pracuje ok. 30 osób. Czworo lekarzy, pielęgniarki, opiekunki, fizjoterapeuci, psycholog, dietetyczka. Zespół liczny, bo obszar objęty pomocą jest rozległy, a miejsca zamieszkania pacjentów bardzo oddalone od siebie. Dojazdy zajmują sporo czasu.
Jak układa się wam współpraca z lokalnymi lekarzami rodzinnymi? – pytam. – Różnie. Chęć współpracy zawsze cieszy. Na przykład zadzwoniła do mnie pani doktor z POZ w Gródku i powiedziała, że ma pacjenta, który kwalifikuje się do hospicjum stacjonarnego, ale gdybyśmy dali radę dwa razy w tygodniu zapewnić mu opiekę pielęgniarską, a oni zabezpieczą kolejne dwa dni, to jeszcze uda się zaopiekować chorym w domu. To super podejście. Są jednak też tacy lekarze, którzy widzą tylko kontrakt.
Pomóc sobie nawzajem
Obecnie fundacja realizuje także drugi projekt unijny, skupiający się na wsparciu opiekunów domowych. – Tutaj to niezwykle ważne, bo zazwyczaj schorowanym staruszkiem zajmuje się tak samo stary człowiek – najczęściej mąż/żona. Są wyczerpani fizycznie i psychicznie. Organizujemy im pomoc sąsiedzką, np. przy zrobieniu zakupów lub żeby ich gdzieś podwieźć, a dzięki wizycie naszych fundacyjnych opiekunek domownik opiekun może trochę odetchnąć.
Co więcej, budujemy sieć składającą się z różnych organizacji, które na danym terenie działają – gminnych ośrodków pomocy społecznej, POZ-ów, służb mundurowych, kół gospodyń wiejskich. Staramy się wszystkich ze sobą poznać i zobaczyć, co każdy może od siebie dać – tłumaczy Katarzyna Zdanowska, koordynator projektu.
W ramach sieci organizowana jest nieodpłatna pomoc dla podopiecznych fundacji. Co udało się już zrobić? – Na przykład panu Mikołajowi, który mieszka sam, Spółdzielnia Michałowianka posprzątała mieszkanie, wykosili trawę wokół domu. Pojechałam też do księdza, który przekazał dla niego artykuły spożywcze. Sama wymieniłam mu firanki, dałam ciepłą kołdrę – opowiada Irena Szwarc, fundacyjny koordynator opieki osób zależnych.
– Z kolei wolontariusze z DPS w Jałówce oczyścili zarośniętą drogę do innej z moich podopiecznych, a na dodatek uporządkowali jej ogród i zrobili parking ziemny przed domem. Pomagam też wypełniać wnioski na zasiłek pielęgnacyjny czy dodatek do emerytury, albo na zakup rampy podjazdowej dla osoby poruszającej się na wózku. Staramy się też zdobyć schodołaz, czyli pojazd gąsiennicowy dla mężczyzny mieszkającego w bloku, który porusza się na wózku. Panie z kół gospodyń wiejskich angażuję w pomoc na zasadzie opieki wytchnieniowej dla opiekunów domowych naszych pacjentów – dodaje pani Irena.
Doktor Ewa
Kiedy jesteśmy w drodze do kolejnego pacjenta, do Pawła Grabowskiego dzwoni doktor Ewa Stankiewicz – lekarka ma niestety koronawirusa i nie możemy się z nią spotkać. Kobieta jest związana z hospicjum od samego początku. Na co dzień pracuje w szpitalu w Białymstoku, a w wolnych chwilach przyjeżdża tutaj, na wieś. Jest ogromnym wsparciem dla hospicjum.
– My tu nie traktujemy wizyt na zasadzie zaliczenia procedury i zdobycia kolejnego punktu do kontraktu. Zależy nam na budowaniu autentycznej relacji, i to nie tylko z pacjentem, ale też z jego bliskimi. Być i towarzyszyć to najważniejsze. Co więcej, nie jest tak, że pacjent umiera i wszystko się kończy. Mamy nadal wspólny kontakt z rodziną zmarłych. Tak jak w przypadku pani Gabrysi – młodej kobiety, która zmarła na raka jajnika. Do dziś utrzymujemy kontakt z jej dziećmi – opowiada pani doktor.
Jak pacjenci reagują na to, że ich czas tu, na ziemi, się kończy? – Ile ludzi, tyle umierania. Każdy radzi sobie inaczej. Jedni są spokojni, tak jak nasza pani Nadziejka, stuletnia pacjentka, która chciała umrzeć, żeby już iść do swoich. Była przygotowana na śmierć. Inni się buntują, boją, mają niezałatwione sprawy. Ale najtrudniej jest zawsze tym, którzy zostają – uważa moja rozmówczyni.
– Strasznie mnie boli to, co się dzieje z ludźmi obłożnie chorymi w naszych szpitalach. Źle działo się też przed pandemią, ale teraz jest dramatycznie. Ludzie bywają tam potężnie upokarzani. Mieliśmy mnóstwo pacjentów rozjechanych przez system. Jeden z moich pacjentów, płacząc, powiedział mi, że zwrócił się do pielęgniarki „siostro”, a ta w geście obrazy odwróciła się na pięcie i nie zajrzała do niego przez następnych kilkanaście godzin. Nienapojony, leżał we własnych ekskrementach. Niestety, postęp moralny człowieka nie idzie wraz z postępem technologicznym. Na pewno wpływ na takie zachowania ma przeciążenie pracą, ale też generalne podejście do pacjenta w naszym kraju. Dopóki to nie pacjent, a NFZ, dyrektor szpitala czy nasz ordynator będzie w centrum uwagi, nic się nie zmieni. Zapominamy, dla kogo pracujemy – uważa doktor Grabowski.
Czy pandemia bardzo wpłynęła na waszą pracę? – Nasza praca jest specyficzna, tu kontakt z pacjentem w większości przypadków nie może być zastąpiony przez teleporadę. Prawdziwie głęboka komunikacja z chorym, który niebawem może umrzeć, jest bezcenna. A tę można realizować tylko osobiście. Wdrożyliśmy zabezpieczenia ochronne, żeby uchronić podopiecznych i siebie przed ewentualnym zakażeniem, ale nie przestaliśmy jeździć do pacjentów – opowiadają.
Bez marzeń nie zmienimy rzeczywistości
Wspierają na tyle, na ile to możliwe. Rzadko zdarza się, że odmawiają pomocy – to sytuacje, gdy widzą, że chory wymaga opieki całodobowej, której nie są w stanie zapewnić. Umieranie w domu jest możliwe przy wydolnej opiekuńczo rodzinie. Gdy jej nie ma, pojawia się problem. Właśnie dla takich osób budują hospicjum stacjonarne. Budynek powstaje w Makówce.
– Zaczęliśmy w 2019 r. W pierwszym kwartale 2022 r. chcielibyśmy otworzyć główną część budynku i przyjąć pierwszych chorych. Będą pokoje dwuosobowe z bezpośrednim wyjściem na ogród. Docelowo zaplanowaliśmy ponad 30 miejsc. Cała inwestycja powstaje z darowizn. Na jej pełne dokończenie brakuje jeszcze 3 mln zł.
Lidia Sulikowska