Pandemia COVID-19. Kadry w kryzysie
Jakie są największe wyzwania dotyczące zarządzania personelem lekarskim w czasie pandemii?

Foto: pixabay.com
Obecna sytuacja epidemiczna uwidoczniła wieloletnie zaniechania dotyczące prowadzenia właściwej polityki zarządzania zasobami ludzkimi w ochronie zdrowia.
Po to, aby dziś nie doświadczać problemów z niedoborem lekarzy w Polsce, należało od co najmniej 20 lat zwiększać liczbę miejsc na studiach medycznych. Wiadomo było, że populacja lekarzy starzeje się, a liczebność młodej kadry nie zapewni wskaźnika zastępowalności 1:1.
Problem niedoboru kadr systematycznie narastał również dlatego, że po wejściu Polski do UE polscy lekarze zaczęli emigrować. Podejmowali też decyzje o odejściu z zawodu do innych branż, np. do biznesu farmaceutycznego lub sektora prywatnej ochrony zdrowia (typowe powody takich działań to: niskie pensje, brak możliwości rozwoju zawodowego, nieodpowiednie warunki pracy).
Problem znany, ale ignorowany
Kryzys kadrowy był nieunikniony także z uwagi na wzrost zapotrzebowania na świadczenia medyczne związany z procesem starzenia się społeczeństwa oraz pojawianiem się nowych chorób cywilizacyjnych. Pandemia znacząco go przyspieszyła. Aktualnie niedobory, w szczególności lekarzy, ujawniają się wszędzie i stanowią „wąskie gardło” w walce z SARS-CoV-2.
O tym, że taki problem może wystąpić, zwłaszcza w kontekście zdarzenia krytycznego, np. pandemii, informowaliśmy jako badacze w swoich publikacjach naukowych od lat. Nasz głos był jednak ignorowany. Osobiście natomiast od wielu lat zwracałam uwagę na to, że istnieją narzędzia zarządzania, które mogą pozwolić podmiotom medycznym na pozyskiwanie i utrzymywanie profesjonalistów medycznych. Niestety podmioty publiczne bardziej skupiły się w pierwszej kolejności na aspektach materialnych niż na kapitale ludzkim.
Osamotnieni
Już na początku pandemii można było przypuszczać, że tzw. pierwsza fala zachorowań wpłynie negatywie na zasoby ludzkie w ochronie zdrowia. Chcąc jednak lepiej rozpoznać to zjawisko, Centrum Polityk Publicznych Uniwersytetu Ekonomicznego w Krakowie zleciło wykonanie adekwatnej ekspertyzy. Dr hab. Iwona Kowalska-Bobko, prof. UJ, skupiła się na aspektach makroekonomicznych, a ja na tych związanych z zarządzaniem w podmiotach medycznych.
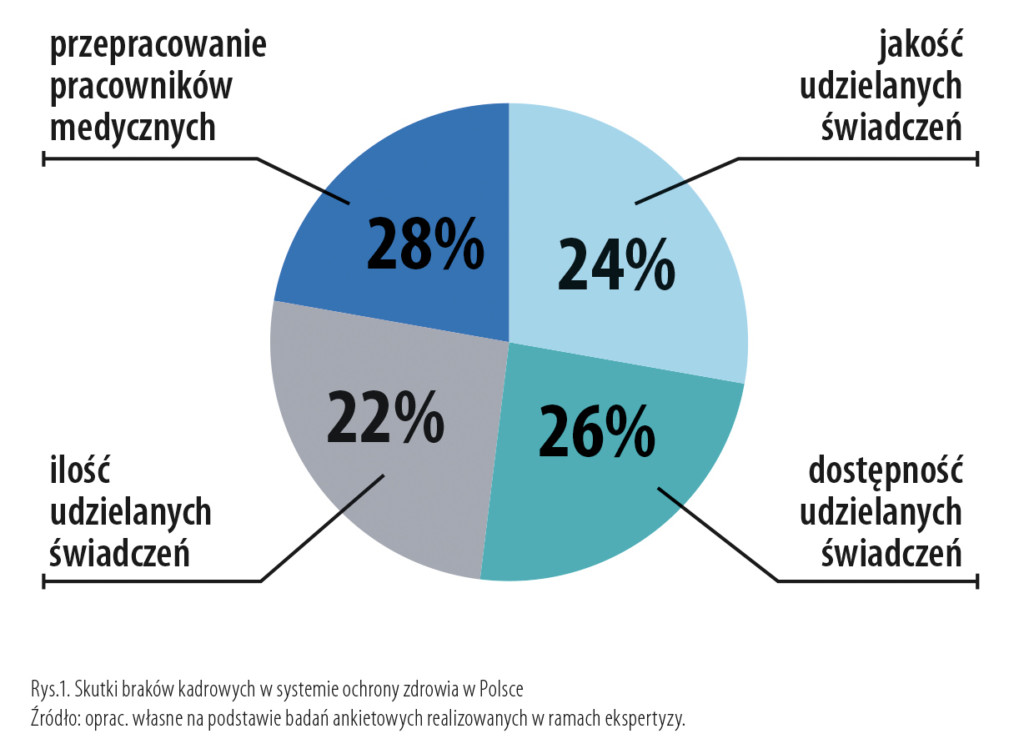
W badaniach ankietowych wzięło udział 1256 lekarzy. Stało się tak dzięki ogromnemu wsparciu Naczelnej Izby Lekarskiej. Co pokazały wyniki badań? Niedobór zasobów ludzkich w ochronie zdrowia powoduje przede wszystkim przepracowanie personelu medycznego. Na to zwróciła uwagę największa część respondentów (28 proc. wskazań). Braki kadrowe wpływają też na dostępność udzielanych świadczeń, ich jakość oraz ilość (zob. rys. 1).
Z takimi problemami weszliśmy w stan rozwijającej się pandemii. Uwidocznione w badaniu przemęczenie medyków wpływa na ich kondycję psychiczną. Strach przed nieznanym/obcym wirusem kreuje stres, który z kolei obniża odporność psychiczną, co nierzadko prowadzi do depresji czy wypalenia zawodowego. W konsekwencji pojawia się nieobecność chorobowa, co z kolei wpływa na zmniejszenie liczby medyków na rynku pracy. Aby temu zapobiec, należy bardzo dobrze zdiagnozować stresory, które wpływają na postawy i zachowania pracowników.
W tym kontekście respondentom zadano pytanie o to, jakie emocje i stany psychologiczne towarzyszyły im podczas pandemii. Lista zawierała 22 propozycje, z czego najwięcej wskazań dotyczyło: obaw o zdrowie i życie bliskich (61 proc.); niepokoju (52 proc.); przeciążenia psychicznego, silnego stresu, napięcia psychicznego (30 proc.); obawy o zdrowie i życie własne (26 proc.); złości i bezradności (po 22 proc.).
Istnieją trzy możliwości wspierania personelu medycznego w tak trudnym pod względem psychicznym czasie. Po pierwsze, można brać udział w sesjach terapeutycznych oraz szkoleniach rozwijających wiedzę i umiejętności radzenia sobie ze stresem. Po drugie, adekwatna pomoc może być oferowana przez pracodawców. I wreszcie, po trzecie, to społeczeństwo może wspomóc swoich medyków.
Praca z pacjentami covidowymi pogorszyła stan psychiczny 35 proc. respondentów. Najchętniej skorzystaliby oni z: konsultacji psychologicznych poza miejscem pracy (26 proc.), indywidualnych e-konsultacji (22 proc.) oraz z konsultacji zorganizowanych w szpitalu przez psychologa zatrudnionego w miejscu pracy (18 proc.). W tygodniu mogliby poświęcić do 2 godzin na psychoterapię. Aż 72 proc. badanych przyznało, że jeśli zostaną pozostawieni bez takiej pomocy, planują na własną rękę skorzystać z konsultacji psychologicznych.
Jak pracodawcy starali się w tej kryzysowej sytuacji wspierać swoich pracowników? Średnio 5,5 proc. respondentów wskazało, że pracodawcy oferowali im pomoc psychologiczną w miejscu pracy lub poza nim (e-konsultacje). Najczęściej dbali oni o zapewnienie bezpieczeństwa epidemicznego (55 proc.), przeprowadzenie testów na SARS-CoV-2 u personelu medycznego (36 proc.) oraz poprawę organizacji pracy w kontekście obsługi pacjenta covidowego (22 proc.).
Lekarze wyrazili również swoje oczekiwania względem pracodawców, których realizacja wpłynęłaby na wzrost ich satysfakcji. Te najważniejsze to:
- możliwość rozwoju specjalistycznego (nabywanie i/lub rozwój nowej wiedzy i umiejętności medycznych) poprzez szkolenia organizowane poza miejscem pracy (finansowanie takich szkoleń przez pracodawcę) oraz dobre wyposażenie stanowiska pracy (sprzęt medyczny) – po 44 proc. wskazań;
- pełne zabezpieczenie środków ochrony osobistej – 35 proc. wskazań;
- dobra atmosfera w pracy – 34 proc. wskazań.
Akceptacja społeczna
Ostatnią istotną kwestią, na którą należy zwrócić uwagę w kontekście szeroko pojmowanego wsparcia dla medyków, jest towarzyszące początkowi pandemii zachowanie społeczeństwa. W ankiecie oczywiście znalazło się pytanie dotyczące oceny pozytywnego wsparcia personelu medycznego przez społeczeństwo i respondenci bardzo pozytywnie odnieśli się do tej kwestii. Niestety w ankiecie znalazły się też odpowiedzi związane z doświadczeniem tzw. hejtu. Około jedna trzecia lekarzy zadeklarowała, że spotkali się z tym zjawiskiem.
Hejt przede wszystkim jednak dotyczył ich samych, na drugim miejscu osób bliskich, a na trzecim ich dzieci. Przejawem hejtu były przede wszystkim dysfunkcyjne zachowania oraz obelżywe wyzwiska. W tym kontekście istotnym było ustalenie, jakie konsekwencje powinny spotkać jednostkę, która hejtu się dopuszcza. I tak, 67 proc. respondentów uznało, że hejterzy powinni być ścigani z mocy prawa, 47 proc. było zdania, że dane takich osób powinny być upublicznione i wreszcie 43 proc. badanej populacji stwierdziło, że takie osoby powinny być karane robotami publicznymi na rzecz społeczności lokalnej.
Pandemia w Polsce osiąga poziom krytyczny. Brakuje personelu medycznego, w tym przede wszystkim lekarzy, a chorych potrzebujących hospitalizacji przybywa. Niestety zastosowane rozwiązania systemowe sprowadzają medyków tylko do roli homo economicusa. Tymczasem personel medyczny to w przeważającej części świetnie wykształceni ludzie o dużym morale pracy, zdolni do wielu poświęceń i traktujący swój zawód jako powołanie. Dlatego wymagają specyficznej opieki HR-owej, w której znaleźć powinno się także miejsce na rozwój osobisty, pomoc psychologiczną i budowanie dobrej atmosfery pracy.
Myślę, że skoro w rozwiązaniach problemu pozyskiwania i retencji pracowników medycznych na poziomie makro nie zauważono, że za tym zawodem kryje się człowiek, wiedza, jaka uzyskana została w ramach przeprowadzonego badania, może posłużyć menedżerom podmiotów medycznych do prowadzenia bardziej efektywnej polityki personalnej w podległych im placówkach.
Dr hab. Beata Buchelt, prof. Uniwersytetu Ekonomicznego w Krakowie