Embolektomia Trendelenburga
Pojęcie „zator” (embolism) zawdzięczamy Rudolfowi Virchowowi. Także on ustalił trzy czynniki sprzyjające powstaniu zatoru w naczyniach krwionośnych: zastój krwi, uszkodzenie żył i stan nadkrzepliwości. To tzw. triada Virchowa (opisana w 1856 r.), na podstawie której opracowywano specyficzne terapie mające zapobiegać zakrzepicy żylnej lub hamujące jej skutki – pisze Magdalena Mazurak.

Musiało jednak minąć niemal kolejnych siedem dekad, aby skuteczne leczenie operacyjne zatorowości płucnej stało się możliwe, choć obarczone bardzo wysoką śmiertelnością. Poszukiwanie sposobów ratowania pacjentów z zatorowością płucną stało się impulsem do skonstruowania maszyny płuco-serce, dzięki której można było przeprowadzać operacje na otwartym sercu w krążeniu pozaustrojowym.
W 1872 r. zmarł Stanisław Moniuszko, Claude Monet namalował słynny obraz „Impresja. Wschód słońca”, a w USA utworzono Park Narodowy Yellowstone. W tym samym roku Friedrich Trendelenburg, założyciel Niemieckiego Towarzystwa Chirurgicznego, zainteresował się nagłymi zgonami dziewięciu pacjentów z zatorowością płucną leczonych w szpitalu w Lipsku. Rozpoczął badania eksperymentalne nad zatorowością płucną u cieląt.
Trenował i doskonalił technikę zabiegu embolektomii z lewej torakotomii przymostkowej, z tego dostępu otwierał tętnicę płucną i usuwał zator u zwierzęcia. W końcu przyszedł czas na ludzi. Trendelenburg wykonał tę procedurę u dwóch pacjentów, ale żaden z nich nie przeżył dłużej niż 37 godzin. Odnotowano kolejnych 20 nieudanych prób w różnych ośrodkach w Europie.
Nocny dramat
Pierwszą udaną embolektomię płucną wykonał w 1924 r. w Królewcu (Königsberg) były uczeń Trendelenburga, Martin Kirschner, u pacjenta z zatorowością płucną po rutynowej operacji przepukliny. Swój przypadek zaprezentował w czasie Kongresu Chirurgów w Berlinie. Obecny wówczas amerykański kardiochirurg Alton Ochsner wspominał, że publiczność była zelektryzowana tym doniesieniem. Stało się później zwyczajem w niemieckich klinikach posiadanie zestawu chirurgicznego w salach chorych, u których istniało ryzyko zatorowości, tak aby można było przeprowadzić pilną operację Trendelenburga przy łóżku pacjenta.
Czuwanie przy zagrożonych nagłym zgonem sercowym pacjentach było obowiązkiem młodych, szkolących się lekarzy rezydentów. Jednym z takich rezydentów był John Gibbon, który poruszony dramatem pacjentki z zatorowością płucną, poświęcił ćwierć wieku swojego życia, konstruując pierwszą na świecie maszynę do krążenia pozaustrojowego (płuco-serce). 3 października 1930 r. John Gibbon w szpitalu w Bostonie (USA) był świadkiem dramatycznych wydarzeń, które zmotywowały go do działania.
Jego szef (dr Edward Churchill) został poproszony o konsultację 53-letniej kobiety, skarżącej się na ból w klatce piersiowej, który wystąpił dwa tygodnie po operacji usunięcia pęcherzyka żółciowego. Przez kilkanaście dni od zabiegu pacjentka była w stanie ogólnym dobrym, leżała cały czas w łóżku i – zgodnie z ówczesnymi standardami – nie była uruchamiana. Jednak w 14. dobie po operacji pojawiły się niepokojące objawy: kobieta była blada, miała problemy z oddychaniem, skarżyła się na mdłości.
Nagle wystąpiły zaburzenia świadomości. Podejrzewano zatorowość płucną. Pacjentkę planowano przewieźć na salę operacyjną, ale miała to być ostateczność – tylko w przypadku decyzji o embolektomii płucnej, czyli operacji Tendelenburga kończącej się wówczas niemal zawsze zgonem operowanego. John Gibbon został przydzielony do monitorowania stanu chorej przez noc, polecono mu co kwadrans sprawdzać i notować jej parametry życiowe.
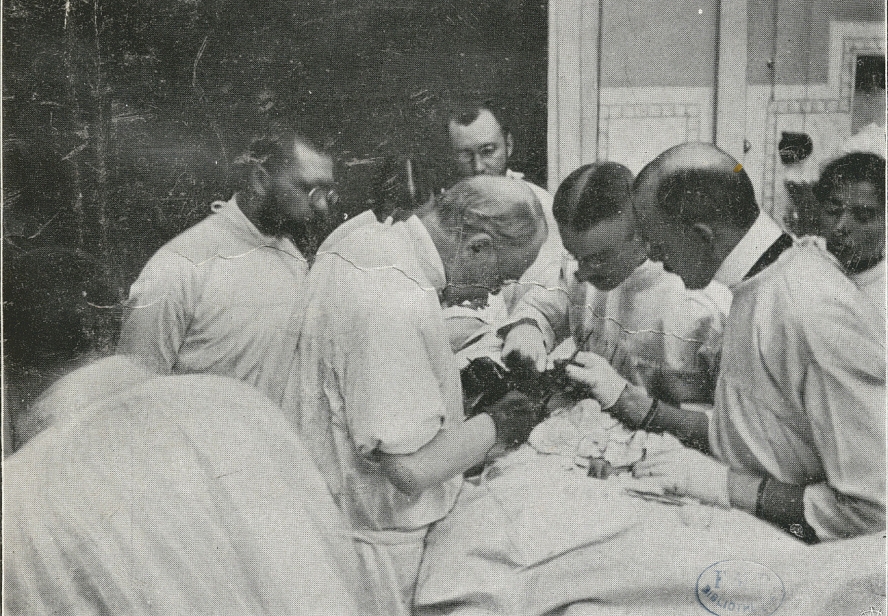
Miał obowiązek powiadomić swojego szefa, gdyby jej stan pogorszył się na tyle, że uzasadniona będzie ryzykowana decyzja o embolektomii. Gdy rano o godz. 8.00 doszło do dramatycznego pogorszenia hemodynamiki, kobieta miała nieoznaczalne ciśnienie tętnicze, zaburzenia świadomości i oddychania, natychmiast przewieziono ją na salę operacyjną. W godzinach rannych pacjentka przeszła zamkniętą embolektomię (metodą Trendelenburga), zabieg wykonał dr Churchill.
Zajęło mu to niecałe 7 minut. Otworzył klatkę piersiową z nacięcia przednio-bocznego po stronie lewej. Zacisnął aortę i tętnicę płucną tuż ponad sercem, cięciem podłużnym otworzył tętnicę płucną i usunął masywną skrzeplinę. Niestety, kobieta nie odzyskała świadomości. Zmarła, mimo niezwykle szybko i poprawnie technicznie wykonanej procedury. To dramatyczne doświadczenie kliniczne miało głęboki wpływ na dalsze losy lekarza rezydenta Johna Gibbona, zdeterminowało na długo jego zainteresowania zawodowe.
Tak on sam wspominał 17 godzin czuwania przy łóżku kobiety poprzedzającego embolektomię: „Podczas tej długiej nocy, bezradnie obserwując walkę o życie pacjentki, której krew stawała się ciemniejsza, a żyły bardziej nabrzmiałe, w naturalny sposób przyszło mi do głowy, że gdyby było możliwe usunąć w sposób ciągły krew z poszerzonych żył, natlenić ją i usunąć dwutlenek węgla, a następnie wstrzyknąć tę krew z powrotem do tętnic pacjentki, to można by uratować jej życie. Moglibyśmy ominąć zator, wykonując część zadań płuc i serca poza ciałem pacjenta”.
Darowane pół wieku życia
Traumatyczne doświadczenia z pierwszych lat pracy zawodowej Johna Gibbona były ceną postępu w kardiochirurgii. Kolejne ćwierć wieku żmudnej konstrukcyjnej pracy (po godzinach szpitalnego etatu) poświęconej na budowę maszyny płuco-serce przyniosło w końcu owoce. 6 maja 1958 r. stał się datą będącą kamieniem milowym kardiochirurgii, bo tego dnia wykonano z sukcesem pierwszą na świecie operację na otwartym sercu w krążeniu pozaustrojowym z zastosowaniem maszyny płuco-serce.
Pacjentką była młoda kobieta, 18-letnia uczennica college’u, Cecylia Bavolek (rodzice byli Polakami) z ubytkiem przegrody międzyprzedsionkowej. Została odłączona od maszyny płuco-serce po około 26 minutach, maszyna działała bez zakłóceń przez trzy kwadranse. Okres pooperacyjny był niepowikłany i Cecylia Bavolek została wypisana do domu po 13 dniach. Angiokardiografia wykonana sześć miesięcy po operacji wykazała szczelne zamknięcie ubytku. Pacjentka przeżyła kolejne 47 lat.
Uchwycić właściwy moment
Prof. Wiktor Bross w wydanym w 1954 r. podręczniku chirurgii napisał: „Mimo że początkowe wyniki były zupełnie niepomyślne, zabieg ten, jako jedyna możliwość uratowania w tym przypadku życia choremu, znalazł szersze zastosowanie i został w nielicznych przypadkach uwieńczony pełnym powodzeniem. Według statystyki Eicheltera (1932) na 132 przypadki, w których wykonano operację Trendelenburga z powodu zatoru tętnicy płucnej, w dziewięciu przypadkach uzyskano całkowite wyzdrowienie (…)”.
Śmiertelność embolektomii metodą Trendelenburga wynosiła więc 93 proc. Dlatego w dalszej części rozdziału prof. Bross stwierdził: „Zwiastuny zatoru tętnicy płucnej nie upoważniają jeszcze do wykonania operacji Trendelenburga, dopiero po wystąpieniu utraty przytomności należy przystąpić niezwłocznie do wykonania zabiegu”. W ciągu dekady, która upłynęła od sukcesu Kirschnera, wykonano 300 operacji metodą Trendelenburga, wszystkie w Europie, ale przeżyło tylko kilku pacjentów. W 1934 r. Edward Churchill odnotował słaby entuzjazm dla embolektomii Trendelenburga w swoim szpitalu po 10 kolejnych niepowodzeniach.
Zabieg był ryzykowny, trudny technicznie i często wykonany zbyt późno – zbyt długo czekano, więc pacjenci znajdowali się w zaawansowanym stanie wstrząsu kardiogennego i umierali. Wyzwaniem było wyznaczenie kompromisu pomiędzy niepewnym przebiegiem klinicznym a momentem wykonania embolektomii. Churchill popierał odroczenie procedury Trendelenburga do czasu pogorszenia bliskiego śmierci, ale jednocześnie ostrzegał, że niepotrzebne opóźnienie zmniejszy szanse powodzenia: „Czasami […] ta procedura może być bardziej właściwie nazwana badaniem pośmiertnym niż zabiegiem chirurgicznym”.
Próby zapobiegania
Alton Ochsner w swoim wystąpieniu do członków Amerykańskiego Towarzystwa Chirurgicznego w 1944 r. powiedział: „Mam nadzieję, że nie będzie już więcej publikacji nt. usuwania zatoru płucnego, operacji, która powinna mieć jedynie znaczenie historyczne […] O ile lepiej byłoby zapobiegać zatorowości płucnej poprzez podwiązanie żyły prowadzącej do serca, aby zapobiec oderwaniu się skrzepliny i jej przedostaniu się do serca i płuc”.
Profilaktyczna ligacja żylna w postaci podwiązania żyły głównej dolnej stała się jedną z metod zapobiegania zatorowości płucnej u pacjentów z zakrzepicą, zaproponowaną na początku lat 30. ubiegłego wieku przez Ochsnera i Michael’a DeBakey’a. Podobny tok myślenia przyjął John Homans, wykonując w 1932 r. proksymalne podwiązanie żyły udowej powierzchownej. 18 kwietnia 1961 r. Denton Cooley przeprowadził pierwszą próbę embolektomii płucnej w krążeniu pozaustrojowym u kobiety po histerektomii. Pierwszą udaną embolektomię płucną z użyciem maszyny płuco-serce wykonał E.H. Sharp rok później.
Pozycja Trendelenburga
Friedrich Trendelenburg urodził się w Berlinie 24 maja 1844 r. jako syn filozofa Friedriecha Adolfa Trendelenburga, stojącego w opozycji do koncepcji Kanta i Hegla (z jego nazwiskiem związane jest pojęcie luki Trendelenburga odnoszącej się do teorii czasu i przestrzeni Kanta). Przyszły chirurg studiował medycynę w Edynburgu i Glasgow, a dyplom doktora medycyny uzyskał w Berlinie na podstawie dysertacji: „De veterum Indorum chirurgia” (o leczniczych praktykach hinduskich). Historia medycyny była w kręgu jego zainteresowań do końca życia.
Po dwóch latach służby wojskowej (jako chirurg) w szpitalach w Gorlitz/Zgorzelcu i Kiel/Kilonii został asystentem w klinice w Berlinie. Następnie otrzymał stanowisko szefa chirurgii w Rostocku (1875), Bonn (1882) i Lipsku (1895), tam pracował aż do emerytury w 1911 r. Czasy mu sprzyjały, zdobywał doświadczenie zawodowe w epoce dynamicznego rozwoju chirurgii, a więc także jego zawodowego rozwoju. Były to lata wprowadzenia do sal operacyjnych aseptyki i wziewnego znieczulenia, bez których obecnie nie sposób wyobrazić sobie funkcjonowanie oddziałów chirurgicznych. Ale to była także epoka wszechstronności chirurgicznej, bez podziału na podspecjalizacje.
Nazwisko Trendelenburga jest eponimicznie związane z kilkoma chirurgicznymi zabiegami, narzędziami i objawami, ale to „pozycja Trendelenburga” jest terminem chyba najpowszechniej stosowanym w środowisku medycznym. „Pozycja Trendelenburga” została zaprezentowana w 1890 r. (Backenhochlagerung, czyli ułożenie na plecach z głową poniżej poziomu kończyn na stole pod kątem 45 st.). Początkowo kończyny dolne pacjenta podtrzymywały ramiona stojącej na stołku asysty, z czasem wprowadzono specjalne modele stołów z platformą, na której opierały się kończyny pacjenta.
Trendelenburg nie był jednak pierwszym, który wpadł na to rozwiązanie, wcześniej pisali o tym Celsjusz (40-20 p.n.e), Paulus Aegineta (625-690) i Abulcasis (936-1013), stosując tę pozycję przy leczeniu urazów brzucha. W 1890 r. Trendelenburg przedstawił dwa testy stosowane do stwierdzenia niewydolności żylnej (objaw Trendelenburga), ponadto opublikował prace dot. leczenia żylaków metodą podwiązania vena saphena magna. Inny objaw Trendelenburga jest związany z wrodzonym zwichnięciem stawu biodrowego.
Friedrich Trendelenburg zasłynął również jako autor sterylizacji parowej (1882 r.) oraz pierwszej dotchawiczej narkozy przez tracheostomię (1880 r.). Friedrich Trendelenburg był ojcem ośmiorga dzieci. Zmarł z powodu raka żuchwy w wieku 80 lat, w swoim domu w Nikolassee koło Berlina, w tym samym 1924 r., w którym jego uczeń, Martin Kirchner, jako pierwszy na świecie wykonał z sukcesem płucną embolektomię.
Drut Kirschnera
Martin Kirschner urodził się 28 października 1879 r. we Wrocławiu. Z wyjątkiem ojca – radcy prawnego – wszyscy jego przodkowie od XVIII w. zajmowali się chirurgią, w tym leczeniem ran. Na studia medyczne we Freiburgu dostał się dopiero za drugim razem. Kontynuował je w Strasbourgu, a dyplom lekarza uzyskał w Monachium. Pracę rozpoczął w Greifsfald, ale po dwóch latach przeniósł się do Królewca, a w 1913 r. – do Lipska.
W czasie I wojny światowej służył jako chirurg, następnie ponownie znalazł się w Królewcu, obejmując fotel szefa chirurgii. To tam w 1924 r. spotkał na swojej zawodowej drodze pacjenta, u którego wykonał z sukcesem płucną embolektomię. W latach 1927-34 Martin Kirschner stał na czele kliniki chirurgii w Tybindze. W roku akademickim 1931/32 był rektorem Uniwersytetu w Tybindze. W 1934 r. przeniósł się do Heidelbergu, w tym samym roku został wybrany prezesem Niemieckiego Towarzystwa Chirurgicznego.
Opublikował 249 prac, z niemal każdej dziedziny chirurgii, wprowadzając wiele innowacji i technicznych udoskonaleń. To on wynalazł tzw. drut Kirschnera – cienki i sztywny drut używany przez ortopedów do stabilizacji odłamów kostnych. W 1942 r. musiał się poddać operacji z powodu wrzodu żołądka, który niestety okazał się złośliwym nowotworem naciekającym trzustkę i dającym przerzuty do wątroby. Zmarł 30 sierpnia 1942 r. w wieku 63 lat. Nagroda naukowa jego imienia (The Martin Kirschner Research Award) w wysokości 5 tys. euro jest corocznie przyznawana przez Niemieckie Towarzystwo Medycyny Ratunkowej.
Dr n.med. Magdalena Mazurak, Oddział Kardiologii Dziecięcej, Wojewódzki Szpital Specjalistyczny we Wrocławiu
Artykuł dedykuję kardiochirurgowi doktorowi Romanowi Przybylskiemu
Pierwsza transplantacja serca we Wrocławiu
142 lata od narodzin we Wrocławiu Martina Kirschnera wykonano pierwszą w historii tego miasta transplantację serca. Zespołem kierował wybitny kardiochirurg, dr Roman Przybylski, otwierając nowy rozdział w historii dolnośląskiej medycyny. Na jego koncie było dotąd już ponad 300 przeszczepów serca. Dzień wcześniej (24 lutego 2021 r.) ten sam kardiochirurg wykonał embolektomię płucną u 45-letniej pacjentki przyjętej w trybie nagłym z masywną zatorowością płucną, która wystąpiła po skręceniu kolana na szpitalnym parkingu. Operacja uratowała jej życie i zdrowie. Pacjentką była autorka tego tekstu.