Stomatologia – rezydentury 2021. Specjalizacja to wymóg czasów
Malutko, zaledwie, tyle co nic – tak najczęściej komentuje się liczbę przyznawanych miejsc rezydenckich dla lekarzy dentystów. Dlaczego jest ich tak mało? Jak bardzo stomatologia potrzebuje specjalistów?

W ostatnich latach dokonał się tak znaczący rozwój technologii i badań we wszystkich dziedzinach, że dzisiaj trudno wyobrazić sobie lekarza tylko po studiach, bez specjalizacji. Ideałem byłoby, gdyby także wszyscy lekarze dentyści mogli zdobywać specjalizacje.
Problemem jest jednak dostępność: niewiele miejsc akredytowanych, a przez to znikoma liczba rezydentur. – Jeśli lekarz dentysta praktykuje poza ośrodkiem akademickim, ma bardzo ograniczoną możliwość zdobywania specjalizacji. Jednak to nie jest specyfika tylko naszego kraju. Trudności są w całej UE, gdzie często, jeśli ktoś chce robić specjalizację, musi pracować w systemie państwowym, na rynku prywatnym takiej możliwości nie ma.
Wiosna 2021
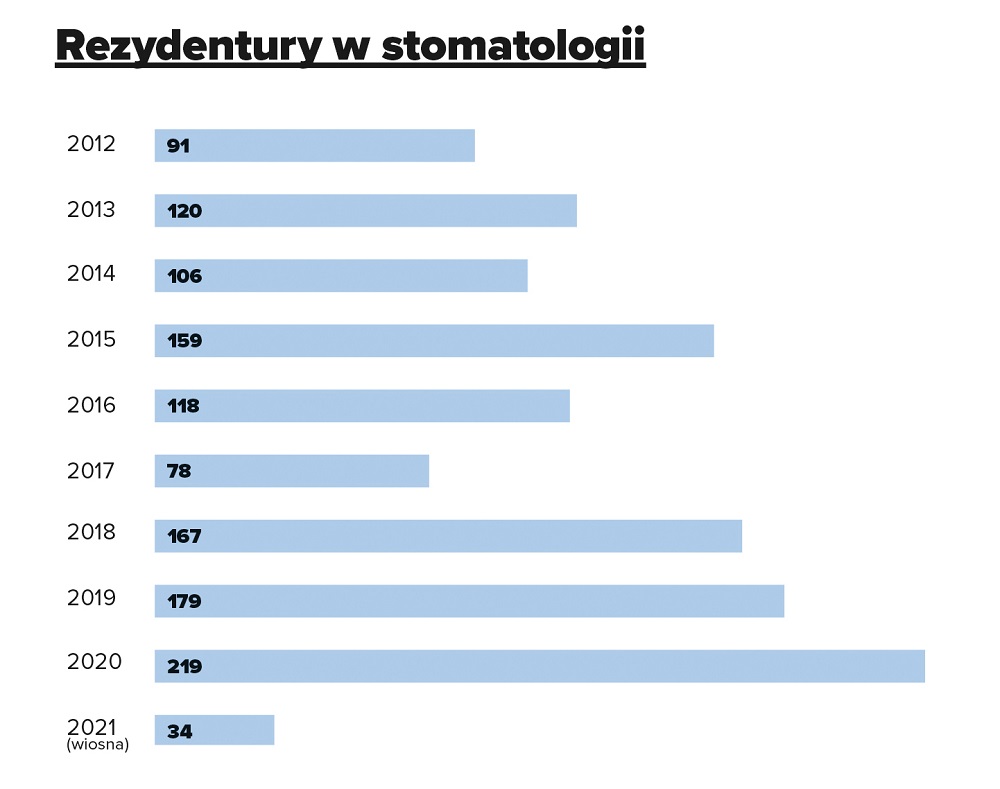
W lutym Ministerstwo Zdrowia ogłosiło liczbę miejsc rezydenckich dla lekarzy i lekarzy dentystów, którzy rozpoczną szkolenie na podstawie postępowania kwalifikacyjnego przeprowadzonego w marcu 2021 r. Spośród wszystkich 1959 rezydentur dla lekarzy dentystów przewidziano 34. Rok temu było ich 112.
Zgodnie z przepisami Ustawy o zawodach lekarza i lekarza dentysty, liczbę miejsc szkoleniowych objętych rezydenturą określa Minister Zdrowia na podstawie zapotrzebowania zgłoszonego przez wojewodów, uwzględniającego wolne miejsca szkoleniowe, potrzeby zdrowotne obywateli oraz dostępność świadczeń zdrowotnych w danej dziedzinie medycyny na obszarze danego województwa, zaś liczbę miejsc szkoleniowych nieobjętych rezydenturą określa wojewoda.
Jedną z podstawowych przesłanek umożliwiających szkolenia specjalistów jest spełnienie tzw. warunków akredytacyjnych określonych w Ustawie o zawodach lekarza i lekarza dentysty (art. 19f ust. 2) przez jednostki ubiegające się o prowadzenie szkolenia. Wykaz jednostek, które uzyskały akredytację do prowadzania szkolenia specjalizacyjnego, jest publikowany na stronie internetowej Centrum Medycznego Kształcenia Podyplomowego.
– Liczba miejsc w tych jednostkach na dzień 22 kwietnia br. wynosiła 310, ale liczba wolnych miejsc specjalizacyjnych uzależniona jest przecież od liczby osób, które zakończyły rozpoczęte wcześniej szkolenie specjalizacyjne – wyjaśnia prof. Mansur Rahnama-Hezavah, konsultant krajowy w dziedzinie chirurgii stomatologicznej, w przypadku której wiosną ubiegłego roku przyznano 23 miejsca, a w tym roku zaledwie 4.
– Od 2014 r. uruchomiono modułowy tryb odbywania szkolenia specjalizacyjnego z chirurgii stomatologicznej, który trwa 4 lata, natomiast poprzedni, tzw. tryb dotychczasowy, trwał 5 lat, a więc czas specjalizacji uległ skróceniu. Ponieważ indywidualny czas szkolenia specjalizacyjnego może ulegać zmianie, np. w związku z korzystaniem ze zwolnień lekarskich, urlopów macierzyńskich itp., liczba wolnych miejsc specjalizacyjnych, w tym rezydenckich, w każdej sesji nie jest stała. Fakt jej zmniejszenia w bieżącym roku nie powinien budzić niepokoju – mówi prof. Rahnama-Hezavah.
Właściwie w każdej dziedzinie stomatologii wiosną tego roku udostępniono mniej rezydentur. – Chętnych, aby się kształcić, nie brakuje. Jednak blisko 90 proc. miejsc, gdzie można odbywać specjalizację, jest w uniwersytetach medycznych. I tu pojawia się problem – zauważa prof. Teresa Sierpińska, konsultant krajowy w dziedzinie protetyki stomatologicznej. W 2020 r. protetyce przyznano 22 miejsca, obecnie 7. – Trzeba też mieć na uwadze, że liczba dostępnych w danym roku miejsc rezydenckich zależy od tego, ile osób zakończy szkolenie specjalizacyjne. Ponieważ stomatologami są głównie kobiety, czasem to kształcenie się wydłuża – wyjaśnia.
W periodontologii nie przyznano ani jednego miejsca. – W ubiegłym roku takich uwolnionych miejsc było 7, zostały one zajęte przez nowych rezydentów. Niestety, nikt nie zakończył formalnie szkolenia, wobec tego nie zgłoszono, a robią to konsultanci wojewódzcy, zapotrzebowania na nowe, w związku z czym nie przydzielono żadnych rezydentur w sesji wiosennej tego roku. Z pewnością w sesji jesiennej będzie ich więcej, ponieważ Państwowy Egzamin Specjalizacyjny z periodontologii zdało już 18 lekarzy – tłumaczy prof. Renata Górska, konsultant krajowy w dziedzinie periodontologii.
Być może należałoby zmienić system naboru i dokonywać go co kwartał, a nie jak jest obecnie – co pół roku. Może zwiększyłoby to płynność naboru rezydentów, a proces kształcenia specjalistów uczyniło bardziej efektywnym czasowo.
Więcej już się nie da
Ponieważ w uczelniach jest określona liczba specjalistów, to nie ma możliwości zwiększenia liczby rezydentur z bardzo prostego powodu – nie ma wystarczającej liczby kierowników specjalizacji. A co dzieje się z tymi, którzy kończą specjalizację? – Rozpoczynają prywatną praktykę i nie są zainteresowani kształceniem młodszych kolegów. Jednostki uniwersyteckie wypełniły się już maksymalnie, a inni nie chcą prowadzić szkolenia specjalizacyjnego – komentuje prof. Sierpińska.
Wyjaśnia, że kierownicy specjalizacji, pracownicy uniwersytetów medycznych, są opłacani jak dydaktycy i otrzymują niskie wynagrodzenia, często niższe niż pensja rezydenta. – Niestety, nie ma mowy, aby ich wynagrodzenia jako specjalistów osiągnęły poziom zagwarantowany ustawą o sposobie ustalania najniższego wynagrodzenia w ochronie zdrowia, ponieważ w świetle prawa funkcjonują jako nauczyciele akademiccy. Dodatkowo nakłada się na nich kolejne obowiązki. Wszystko to sprawia, że coraz więcej osób decyduje się na odejście z uczelni. I koło się zamyka. Brakuje dydaktyków specjalistów, więc nie ma też miejsc rezydenckich – podsumowuje prof. Sierpińska.
Co prawda Ministerstwo Zdrowia ogłosiło, że kierownik specjalizacji będzie otrzymywał za opiekę nad lekarzem specjalizującym się wynagrodzenie 500 zł brutto miesięczne, za dwie osoby pod opieką – tysiąc złotych, co wydawało się dość atrakcyjną propozycją. Jednak kiedy przyszło do rozliczeń, okazało się, że jest nieco inaczej.
– Lekarz specjalista dostaje za swojego podopiecznego np. 70 zł miesięcznie. Wszystko za sprawą interpretacji przepisów. Niektóre urzędy wojewódzkie, by naliczać wynagrodzenie, wymagają rozliczenia faktycznej obecności specjalizanta pod opieką kierownika specjalizacji. Osoba specjalizująca się musi udać się na staż, odbyć określone kursy, a takie dni nie są wliczane do rozliczenia miesięcznego. W takiej sytuacji kierownicy specjalizacji odmawiają prowadzenia szkolenia specjalizacyjnego, które zawsze odbywa się w schemacie mistrz-uczeń – zauważa prof. Sierpińska.
Efekt jest taki, że np. w województwach lubuskim i opolskim nie ma żadnego miejsca specjalizacyjnego z protetyki. Swego czasu podjęto próbę włączenia w proces szkolenia praktykujących tam lekarzy ze specjalizacją, ale finalnie nikt nie otworzył miejsca specjalizacyjnego – po prostu nie chciał. – A my nie możemy nikomu niczego narzucać w praktykach prywatnych – podsumowuje.
Trzeba nadążać
Być może specjaliści nie są tak bardzo potrzebni, może wystarczają studia na kierunku lekarsko-dentystycznym? – Stomatologia, podobnie jak cała medycyna, dynamicznie się rozwija, m.in. dzięki postępowi technicznemu oraz postępowi nauki. Następstwem tego rozwoju jest tworzenie specjalizacji. Szkolenie specjalizacyjne umożliwia rozszerzenie wiedzy i umiejętności wykraczające poza ramy szkolenia przeddyplomowego, których samodzielne nabycie przez lekarza byłoby niemożliwe – podkreśla prof. Rahnama-Hezavah.
I dodaje, że dostęp do lekarzy specjalistów jest niezbędnym warunkiem do skutecznego i bezpiecznego leczenia zgodnego z najwyższymi, aktualnymi standardami wiedzy medycznej. Ponadto realizacja świadczeń specjalistycznych w zakresie stomatologii, tj. w zakresie chirurgii i periodontologii, protetyki stomatologicznej, ortodoncji, stomatologii dziecięcej oraz stomatologii zachowawczej z endodoncją w ramach Narodowego Funduszu Zdrowia wymaga zatrudnienia specjalistów z tych dziedzin. Jest to wymóg, który gwarantuje najwyższą jakość udzielanych świadczeń.
– Szkolenie specjalizacyjne jest w stomatologii niezbędne. Bardzo wielu lekarzy uczestniczy w prezentacji nowych metod i możliwości leczenia w ramach szkolenia ustawicznego. Przyjmują je na zasadzie: „to jest interesujące, trzeba spróbować”. Szkolenie specjalizacyjne weryfikuje skuteczność tych nowych metod i technologii. Bez niego nie jesteśmy w stanie ocenić właściwie tego, co przynosi rynek, dlatego jest tak bardzo pomocne w codziennej praktyce – argumentuje prof. Sierpińska.
Również prof. Górska stoi na stanowisku, że we współczesnej stomatologii specjalizacje są niezbędne. – Wiedza stomatologiczna jest coraz obszerniejsza, sama periodontologia jest jej potężną częścią. Obejmuje choroby tkanek przyzębia, choroby błony śluzowej jamy ustnej, patologię wokół implantów, nie mówiąc już o periodontal medicine, która w ostatnich latach bardzo się rozwinęła. Powiem więcej, nie wyobrażam sobie periodontologii bez nauczania tego przedmiotu nie tylko w szkoleniu przed- i podyplomowym, jak i we współpracy z lekarzami innych specjalności. Zapalenie przyzębia stanowi przecież nie tylko powikłanie miejscowe, ale jest także czynnikiem ryzyka wielu chorób, m.in. wpływa na rozwój chorób sercowo- naczyniowych, na przebieg i powikłania cukrzycy, choroby Alzheimera oraz COVID-19 – wylicza.
Społeczeństwo się starzeje
Prognozy demograficzne wskazują, że ludzie będą żyli dłużej i nastąpi wzrost odsetka osób w wieku senioralnym, a co za tym idzie, wzrośnie też zapotrzebowanie na specjalistyczne zabiegi stomatologiczne. – Wraz z rozwojem stomatologicznych metod profilaktyczno-terapeutycznych i wzrostem świadomości prozdrowotnej polskiej populacji obserwuje się wydłużenie funkcjonowania naturalnego uzębienia u osób starszych, nawet w formie uzębienia resztkowego. Skutkuje to nasileniem problemów stomatologicznych, w tym m.in. występowaniem próchnicy wtórnej, próchnicy korzenia, tzw. zużyciem zębów: atrycją, erozją i abrazją – wyjaśnia prof. Agnieszka Mielczarek, konsultant krajowy w dziedzinie stomatologii zachowawczej z endodoncją, w której liczba wiosennych miejsc rezydenckich zmalała z 28 przyznanych w ubiegłym roku do 8.
– Przebieg chorób jamy ustnej modyfikowany jest współwystępowaniem chorób ogólnoustrojowych i wdrażaną w związku z tym farmakoterapią. Uwarunkowania te stwarzają często problemy diagnostyczne i terapeutyczne. Stąd niezbędne jest kształcenie specjalistycznej kadry stomatologicznej, która we współpracy z lekarzami ogólnymi i geriatrami obejmie populację senioralną holistyczną opieką medyczną – dodaje prof. Mielczarek.
Dodaje także, że starzenie się społeczeństwa wymusi konieczność leczenia wielospecjalistycznego przy realizacji procedur stomatologicznych. Wyszkolona kadra w dziedzinie stomatologii zachowawczej z endodoncją może zapewnić ograniczenie wydatków na rehabilitację układu stomatognatycznego i kosztów leczenia ogólnoustrojowych powikłań chorób jamy ustnej.
Brakuje, za dużo czy akurat
W stomatologii dziecięcej zgłoszona liczba aktywnych zawodowo specjalistów wzrosła z 480 w 2015 r. do 721 w 2020 r. W 2015 r. na jednego specjalistę przypadało 14 808 osób w wieku 0-18 lat, obecnie przypada 10 141. – Wskaźnik ten pokazuje, że jest konieczność zwiększania liczby specjalistów w tej dziedzinie, zwłaszcza przy dużym odsetku lekarzy zbliżających się do wieku emerytalnego – zauważa prof. Dorota Olczak-Kowalczyk, konsultant krajowy w dziedzinie stomatologii dziecięcej. I dodaje, że pozytywnym zjawiskiem jest wzrost ogólnej liczby miejsc specjalizacyjnych w skali Polski do 155 (32 jednostki akredytowane).
– Bardzo ważne jest, aby tendencja wzrostowa utrzymała się – podkreśla. Choć w dziedzinie stomatologii zachowawczej ogólna liczba aktywnych zawodowo specjalistów w kraju przekracza liczbę rekomendowaną, wciąż jednak w niektórych województwach wskaźnik liczby specjalistów w tej dziedzinie w przeliczeniu na 10 000 mieszkańców nie osiągnął optymalnego poziomu. Istnieją rejony deficytowe, w których dostępność jest ograniczona.
– Współcześnie obowiązujące zasady wolnego rynku nie sprzyjają racjonalnemu planowaniu zabezpieczenia potrzeb leczniczych na danym terenie, nie uwzględniają bowiem ani liczby, ani struktury ludności. Z danych wynika, że podobnie jak w roku ubiegłym, w województwach lubuskim, opolskim, podkarpackim, świętokrzyskim i warmińsko-mazurskim opisywany wskaźnik jest niższy niż sugerowany. Polaryzacja lokalizacji funkcjonowania specjalistów sprawia, że nawet w rejonach, w których średni poziom wskaźnika jest wyższy niż sugerowany, obserwuje się jego wysokie zróżnicowanie na terenie całego województwa – tłumaczy prof. Mielczarek.
Z kolei prof. Rahnama-Hezavah na podstawie przeprowadzonej analizy danych ocenia, że liczba specjalistów z zakresu chirurgii stomatologicznej w skali całego kraju wydaje się być wystarczająca, a nawet w niektórych województwach liczba specjalistów jest statystycznie równa lub lepsza niż średnia w innych krajach UE. Jak zauważa, podstawowym celem jest doprowadzenie do przynajmniej takiej samej dostępności do świadczeń specjalistycznych na terenie wszystkich województw.
– W tych statystycznie dobrze zaopatrzonych występują obszary źle zabezpieczone i ma to związek z nierównomiernym rozmieszczeniem lekarzy. Dzieje się tak dlatego, że lekarze specjaliści praktykują przeważnie w dużych ośrodkach miejskich z ośrodkami akademickimi, gdzie dostępność do leczenia specjalistycznego jest bardzo dobra, natomiast nie można tego powiedzieć w odniesieniu do mniejszych miejscowości, zwłaszcza tych znacznie oddalonych – wyjaśnia.
Potrzeba kształcenia większej liczby specjalistów dotyczy też periodontologii. – Pracujemy nad tym od wielu lat, zresztą nie powiem, że bez sukcesu. Staramy się stale poszerzać listę miejsc akredytacyjnych, co umożliwia szkolenie większej liczby specjalistów, zwłaszcza w miastach, w których są uniwersytety medyczne – informuje prof. Górska. Prof. Sierpińska uważa, że jedyną szansą, aby zwiększyć liczbę miejsc specjalizacyjnych, jest zachęcenie prywatnych jednostek do ich tworzenia. – Izby lekarskie powinny się zaangażować w taką inicjatywę. Bez pomocy lekarzy z praktyk prywatnych nie będziemy kształcić większej liczby specjalistów – podkreśla.
Wymiana pokoleniowa
W chirurgii stomatologicznej, jak analizuje prof. Rahnama-Hezavah, obecna struktura wiekowa specjalistów nie gwarantuje wymiany pokoleniowej. Ponad 30 proc. chirurgów stomatologicznych w Polsce jest w wieku powyżej 60. r.ż.
– Od momentu objęcia stanowiska konsultanta krajowego w dziedzinie chirurgii stomatologicznej starałem się systematycznie zwiększać liczbę miejsc specjalizacyjnych. Od 2014 do 2021 r. wzrosła ona o ponad 30 proc. Dokładam wszelkich starań, aby umożliwić młodym lekarzom odbycie szkolenia w tej dziedzinie, mając na uwadze m.in. ryzyko ograniczenia dostępności do świadczeń z zakresu chirurgii stomatologicznej wynikającej z braku dostatecznej wymiany pokoleniowej specjalistów – tłumaczy.
Także prof. Mielczarek widzi konieczność zwiększania możliwości kształcenia specjalizacyjnego, by wymiana pokoleniowa była bezpieczna. – Analiza profilu demograficznego czynnych zawodowo lekarzy specjalistów w dziedzinie stomatologii zachowawczej z endodoncją wskazuje, że blisko jedna trzecia kadry specjalistów rejestrowanych w statystykach okręgowych izb lekarskich to osoby, które ukończyły 60. r.ż. Istnieje zatem ryzyko pojawienia się luki pokoleniowej i okresowego niedoboru na rynku lekarzy specjalistów w dziedzinie stomatologii zachowawczej z endodoncją – wyjaśnia.
W periodontologii na 537 wszystkich specjalistów 140 osób to lekarze dentyści powyżej 60. r.ż., w przedziale wiekowym 51-60 lat – jest ich 165, a tych poniżej 50. r.ż. – 232. – Z danych tych wynika, że bilans wymiany pokoleniowej nie wygląda pesymistycznie. Od kilku lat obserwuję duże zainteresowanie młodych lekarzy periodontologią, więc jest nadzieja, że idziemy w dobrym kierunku. Będziemy starali się zwiększać z roku na rok liczbę miejsc specjalizacyjnych, by wymiana pokoleniowa w periodontologii mogła przebiegać bezpiecznie – deklaruje prof. Górska.
Marta Jakubiak
Komentarz
– Liczba specjalizacji stomatologicznych jest różna w różnych krajach Unii Europejskiej (np. w Wielkiej Brytanii jest aż 13) i nie zawsze są one tak samo nazwane – w każdym kraju UE jest trochę inaczej. Wciąż pokutuje też niestety myślenie, że lekarz dentysta jest lekarzem specjalistą do spraw całej stomatologii. Jeszcze do niedawna w wielu państwach w ogóle nie było specjalizacji dla stomatologów, lekarz dentysta był po prostu lekarzem specjalistą stomatologiem, który rozwijał się poprzez kształcenie ustawiczne. To zaczyna się zmieniać – mówi dr Anna Lella, periodontolog, w latach 2016-2019 prezydent Europejskiej Regionalnej Organizacji Światowej Federacji Dentystycznej ERO-FDI. Cały komentarz publikujemy TUTAJ.